Histaminintoleranz – Symptome, Ursachen, und ganzheitliche Therapie
Eine Histaminintoleranz im eigentlichen Sinne gibt es nicht. Sie existiert ebenso wenig wie eine Intoleranz gegenüber anderen Hormonen, die vom Körper selbst produziert werden (z. B. Steroid- oder Peptidhormone). Im Gegensatz dazu gibt es eine Unverträglichkeit gegenüber Substanzen, die von außen in den Körper gelangen, wie Fruktose und Laktose. Histamin wird im Körper kontinuierlich produziert und abgebaut, und Histamin aus externen Quellen verursacht normalerweise keine Probleme, sondern hat oft sogar positive Auswirkungen. Obwohl wir davon ausgehen, dass eine Histaminintoleranz technisch gesehen nicht existiert, werden wir diesen Begriff verwenden, um dieses komplexe Phänomen zu beschreiben.
Was ist Histamin?
Das Verständnis der Rolle von Histamin in unserem Körper hilft, die Prozesse hinter der Histaminintoleranz zu erklären. Histamin ist ein Gewebehormon, das aus der Aminosäure Histidin mit Hilfe des Enzyms Histidindecarboxylase und Vitamin B6 gebildet wird. Dieser Prozess findet in vielen pflanzlichen und tierischen Organismen statt. Histamin ist weit verbreitet, sehr vielseitig und für die Lebewesen unverzichtbar. Es gibt keine Lebensform und keine Zellfunktion, auf die es keinen Einfluss hat – sogar schon seit Anbeginn des Lebens. Ohne Histamin kann sich beispielsweise die Eizelle nicht in der Gebärmutter einnisten, und bei einigen Tierarten wird auch der Eisprung durch Histamin ausgelöst. Beim Menschen fungiert Histamin zusätzlich als Neurotransmitter sowohl im zentralen als auch im peripheren Nervensystem. Im Körper wirkt Histamin hauptsächlich über vier Arten von Rezeptoren auf die Zellen ein. 1
H1-Rezeptoren:
- Kontrahieren das glatte Muskelgewebe des Darms, der Bronchien und der Gebärmutter
- Verengen kleine Venen und erweitern Arterien
- Nervenzellen: Schmerz, Juckreiz
- Zentrales Nervensystem: Steigern die Wachsamkeit
- Eierstöcke: Stimulieren die Östrogen-Freisetzung
- Gebärmutter: Unterstützen die Einnistung der Eizelle
H2-Rezeptoren:
- Stimulieren die Magensaftsekretion
- Erhöhen die Herzfrequenz und das Herzzeitvolumen
- Erhöhen die Muskelspannung
- Stärken die Immunabwehr
H3-Rezeptoren:
- Ähnlich wie H1-Rezeptoren: Steigern die Wachsamkeit und Konzentration
- Hemmung der Freisetzung von Serotonin, GABA und Acetylcholin im peripheren Nervensystem
- Regulierung von Hunger und Durst im zentralen Nervensystem
H4-Rezeptoren:
- Stärkung der zellulären Immunabwehr
- Erhöhung der Entzündungsbereitschaft der Hautzellen
Abbau von Histamin
Histamin wird durch die Enzyme Diaminooxidase (DAO) und Histamin-N-Methyltransferase (HNMT) abgebaut. DAO enthält Kupfer, mit Cofaktoren wie 6-Hydroxydopa, Pyridoxalphosphat (Vitamin B6) und Vitamin C. DAO wird in den Darmepithelzellen, in den Nieren und während der Schwangerschaft in der Plazenta produziert. Der im Blut gemessene DAO-Wert spiegelt das von den Nieren produzierte Enzym wider. Der größte Teil des Histamins, insbesondere im Zentralnervensystem, wird durch HNMT abgebaut. Dieser Prozess erfordert ebenfalls mehrere Mikronährstoffe, darunter Magnesium, Zink, Folsäure und Vitamin B12.
Was ist Histaminintoleranz?
Die allgemein als Histaminintoleranz (auch als Histaminose bezeichnet) bezeichnete Erkrankung ist komplex, betrifft mehrere Organsysteme und zeigt eine Vielzahl von Symptomen, die sich von Person zu Person erheblich unterscheiden. Trotz dieser Variabilität folgen die Symptome charakteristischen Mustern. Sie können durch bestimmte Lebensmittel, Medikamente und Chemikalien ausgelöst werden und verstärken sich oft nach psychischem Stress. Histaminintoleranz ist keine formale Diagnose, sondern eher ein beschreibendes Konzept, das zur Zusammenfassung der Symptome verwendet wird. Betroffene Personen reagieren oft auf Lebensmittel, die entweder Histamin enthalten, den Abbau von Histamin blockieren oder Blähungen verursachen (z. B. FODMAP-Ballaststoffe). In vielen Fällen werden die Symptome, die der Histaminintoleranz zugeschrieben werden, durch eine übermäßige Aktivität der Mastzellen verursacht. Entzündungen der Darmwand und Mikronährstoffmangel sind ebenfalls häufige Ursachen. Die Symptome können durch einen Mangel an den beiden enzymatischen Abbauwegen für Histamin verursacht werden – entweder aufgrund niedriger DAO-Spiegel oder unzureichender Mikronährstoffe, die für die DAO-Produktion erforderlich sind (Vitamin C, Vitamin B6, Kupfer, Mangan) – sowie durch einen Mangel an Nährstoffen, die für die HNMT-Funktion notwendig sind (Vitamin B12, Folsäure, Magnesium, Zink). Genetische Faktoren können ebenfalls die Enzymaktivität verringern und manche Menschen für Symptome prädisponieren. Bei ausreichender Nährstoffversorgung treten diese Symptome jedoch oft nicht auf, da der Körper in der Regel mehrere Wege für kritische Funktionen unterhält – in diesem Fall zwei Enzymsysteme für den Histaminabbau. Der Verzicht auf symptomauslösende Lebensmittel in der Ernährung führt in der Regel nur zu einer kurzfristigen Linderung. Eine echte, dauerhafte Lösung erfordert einen komplexen, personalisierten Ansatz. Dazu gehört die Regeneration des Verdauungssystems, die Unterstützung der für den Histaminabbau notwendigen biochemischen Wege, die Regulierung hormoneller Einflüsse, die eine übermäßige Aktivität der Histamin produzierenden Immunzellen auslösen, und, falls erforderlich, die Identifizierung und Behandlung zugrunde liegender chronischer Infektionen.

Bild 1: Lebensmittel und Getränke, die Histamin enthalten
Was sind die Symptome einer Histaminintoleranz?
Die individuelle Empfindlichkeit variiert stark. Einige Patienten vertragen überhaupt kein Histamin in Lebensmitteln, während andere nur auf Lebensmittel mit sehr hohem Histamingehalt reagieren 2. Manche Menschen reagieren nur auf bestimmte histaminhaltige Lebensmittel, nicht aber auf andere, oder nur auf Lebensmittel, die Blähungen mit Symptomen verursachen, die einer Histaminintoleranz ähneln. Selbst innerhalb dieser Gruppe können unterschiedliche Lebensmittel Symptome hervorrufen. In den schwersten Fällen vertragen die Patienten nicht einmal die geringste Menge an Histamin – oder irgendetwas, das auch nur leichte Blähungen verursacht. Die empfindlichsten Patienten reagieren möglicherweise sogar auf ein Glas Wasser. In solchen Fällen wird Histamin aufgrund des physischen Drucks des Wassers aus den Mastzellen hinter den Darmepithelzellen freigesetzt (Mastzellaktivierung/MCAS).
Gastrointestinale Symptome:
- Magenkrämpfe, Reizdarmsyndrom
- Übelkeit, Erbrechen
- Blähungen
- Reflux, Sodbrennen
- Durchfall (seltener Verstopfung)
- Schleimproduktion
- Crohn-Patienten leiden häufig unter ähnlichen Problemen
Dermatologische Probleme:
- Nesselsucht, Ekzeme 3, Neurodermitis
- Lokale Ödeme (z. B. um den Mund herum)

Bild 2: Ekzem kann ein Symptom für Histaminintoleranz sein
Kardiovaskuläre Symptome:
- Schneller Herzschlag, Extrasystolen
- Niedriger Blutdruck, gelegentlich hoher oder schwankender Blutdruck
- Schwindel, Ohnmacht
- Ödeme
Psychologische und psychiatrische Symptome:
- Hitzewallungen, Angstzustände, Panikattacken
- Ungewöhnliche Gefühle: Leere, Depersonalisation, Derealisation
Allergische und immunologische Symptome:
- Halsschmerzen, Husten, häufiges Räuspern
- Verstopfte oder laufende Nase, Nasenpolypen, chronische Sinusitis
- Bronchialasthma (exogen, ausgelöst durch Pollen, Tierhaare, Schimmel; oder endogen, ohne bekannte Ursache, aber in Verbindung mit dem Verzehr von Wein, Käse oder Thunfisch)
- Bestimmte Fälle von Arzneimittelallergien
- Histamin im Blutkreislauf kann auch einen anaphylaktischen Schock auslösen, beispielsweise nach Schütteln
Gynäkologische Symptome:
- Menstruationsbeschwerden, Krämpfe
Sonstiges:
- Kopfschmerzen, Migräne
- Schwellungen unter den Augen

Abbildung 1: Die Symptome einer Histaminintoleranz können den gesamten Körper betreffen
Was sind die zugrunde liegenden Ursachen?
Die Entstehung von Symptomen einer Histaminintoleranz kann die folgenden Probleme beinhalten, die sich teilweise gegenseitig verstärken können:
- Schwache Magenfunktion, niedriger Magensäuregehalt und Mangel an Verdauungsenzymen: Infolge der verminderten Effizienz der Proteinverdauung werden unverdaute Proteine im Darm von pathogenen Bakterien abgebaut, von denen einige direkt Histamin produzieren.
- Das gesamte Verdauungssystem, einschließlich Magen und Bauchspeicheldrüse, wird vom parasympathischen Nervensystem, d. h. dem Vagusnerv, innerviert. Eine schwache Magenfunktion und ein Mangel an Verdauungsenzymen können durch chronischen Stress verursacht werden, der die Innervation des Verdauungssystems schwächt. Der Vagusnerv kann auch durch Borrelien, die Erreger der Lyme-Borreliose, geschädigt werden, weshalb die Lyme-Borreliose häufig mit Verdauungs Symptomen, Enzymmangel und Histaminintoleranz einhergeht.
- Schwere Symptome treten häufig nach der Einnahme von Antibiotika auf. Die Zerstörung nützlicher Bakterien und die Störung der Darmflora ermöglichen die Vermehrung histaminproduzierender Bakterien. Wiederholte oder hochdosierte Antibiotika können auch die Mitochondrien schädigen, was zu einem Energiemangel im Gewebe, einer verminderten Steroidhormonproduktion, einer Mastzellaktivierung und einer Histaminintoleranz führt.
- Schlechte Ernährung und Mikronährstoffmangel: Der Abbau von Histamin erfordert einen hohen Bedarf an Mikronährstoffen und Vitaminen.
- Immunologische Faktoren: Chronische Infektionen wie die Lyme-Borreliose stehen oft in Zusammenhang mit überaktiven, Histamin produzierenden Mastzellen. Auch Zahnherde können dazu beitragen.
- Endokrine Einflüsse: Ein hoher Östrogenspiegel und ein niedriger Progesteron- oder Cortisolspiegel erhöhen die Aktivität der Histamin freisetzenden Mastzellen.
- Ein Mangel an Vitamin B12, Folsäure und Magnesium beeinträchtigt den Histaminabbau. Ein Vitamin-B12-Mangel wird häufig durch einen niedrigen Magensäuregehalt (Reflux) oder eine vegane Ernährung verursacht.
- Ein Vitamin-D-Mangel fördert ebenfalls die Freisetzung von Histamin aus Mastzellen.
- Mitochondriale Dysfunktion: Chronische Infektionen, Nährstoff- und Vitaminmangel, Schwermetallbelastung und bestimmte Medikamente oder Toxine können die Mitochondrienfunktion beeinträchtigen, wodurch die Energie reduziert und histaminbedingte Symptome verstärkt werden.
- Auswirkungen von Stress: CRH (Corticotropin-Releasing-Hormon, das im Hypothalamus als erster Schritt der Stressreaktion produziert wird) hat Rezeptoren auf Mastzellen. Stress kann daher die Freisetzung von Histamin auslösen – manchmal sogar durch negative Gedanken oder Erinnerungen im Zusammenhang mit dem Verzehr bestimmter Lebensmittel. In solchen Fällen kann unklar sein, ob das Lebensmittel selbst oder ein Nocebo-Effekt (das Gegenteil von Placebo) die Reaktion verursacht hat.

Abbildung 2: Probleme, die der Histaminintoleranz zugrunde liegen
Welche Lebensmittel verursachen Symptome?
Histamin ist hitzebeständig und wird durch Backen oder Kochen nicht zerstört. Zu den histaminreichen Lebensmitteln gehören:
- Käse, fermentierte Milchprodukte (insbesondere Rohmilch und lang gereifter Käse)
- Rotwein, Sekt, Weißwein, Bier (Alkohol blockiert auch die DAO-Aktivität und verschlimmert die Symptome)
- Getrockneter, gereifter, geräucherter, konservierter Fisch und Fischsaucen; Thunfisch (reich an Histidin, das aufgrund seiner Größe bei langsamer Abkühlung schnell Histamin produziert); z. B. Makrele, Sardinen, Hering, Lachs
- Meeresfrüchte, die über lange Zeit gelagert oder transportiert wurden (nicht frisch)
- Getrocknetes, geräuchertes und verarbeitetes Fleisch (z. B. Salami, Schinken, Wurst, Speck)
- Sauerkraut, eingelegte Gurken und anderes fermentiertes Gemüse
- Weinessig, Balsamico-Essig
- Emmentaler, Camembert, Roquefort, Gouda, Cheddar, Schimmelkäse und geräucherter Käse
- Senf, Ketchup, Sojasauce
- Schokolade, Kakao (Tyramin, Phenylethylamin), Kaffee, schwarzer Tee
- Hefebrot und Hefegebäck
- Nüsse, Erdnüsse, Sonnenblumenkerne

Abbildung 3: Viele beliebte Lebensmittel (Schokolade, Käse, Kaffee, Wein) können
Histaminsymptome auslösen:
- Lebensmittel, die die Freisetzung von Histamin auslösen:
- Bestimmte Gemüsesorten: Tomaten, Spinat, Auberginen, Avocados, Erbsen, Linsen, Bohnen
- Bestimmte Obstsorten: Erdbeeren, Himbeeren, Bananen, Papayas, Kiwis, Ananas, Mangos, Grapefruit, Mandarinen, Birnen
- Acetaldehyd (ein Abbauprodukt von Alkohol) kann die Freisetzung von Histamin aus Mastzellen auslösen. Personen mit einer genetisch bedingten verminderten Acetaldehyd-Dehydrogenase-Aktivität (z. B. viele Asiaten und Frauen im Allgemeinen) neigen zu Hautrötungen.
- Auch pollenbedingte Nahrungsmittelallergien können Symptome hervorrufen: Äpfel, Nüsse, Karotten, Soja, Kiwis, Feigen (Birkenpollenallergie), Sellerie, Wermutallergie, Kamille, Sonnenblumen und Sonnenblumenhonig, Anis, Dill, Fenchel, Koriander, Kreuzkümmel und Petersilie (Beifußallergie)
Eine umfassende Zusammenfassung des Histaminproblems ist in deutscher Sprache verfügbar: R. Jarisch, Histaminintoleranz und Seekrankheit. 4
Wie wirkt sich die Ernährung auf die Histaminintoleranz aus?
Die Liste der vollständig histaminfreien Lebensmittel ist sehr kurz – im Wesentlichen reines Wasser, raffinierte Fette, Zucker und Salz. Doch selbst Wasser kann bei hochsensiblen Personen Symptome auslösen. Die Eliminierung problematischer Lebensmittel aus der Ernährung bringt nur kurzfristige Linderung. Der dauerhafte Verzicht auf histaminreiche Lebensmittel beseitigt die Symptome nicht, wenn die zugrunde liegenden Ursachen der Histaminintoleranz nicht behoben werden. Viele histaminreiche Lebensmittel sind auch nährstoffreich, sodass ihr Verzicht Mikronährstoffmängel verschlimmern und die Gesundheit allmählich verschlechtern kann. Eine langfristige Behandlung erfordert nicht nur die Regeneration des Verdauungssystems, sondern auch den Verzehr hochwertiger, nährstoffreicher Lebensmittel, die die biochemischen Prozesse des Körpers, einschließlich des Histaminabbaus, unterstützen. Lebensmittel können durch verschiedene Mechanismen Symptome auslösen:
- Allergien
- Unverträglichkeiten (IgG- oder IgE-Antikörper)
- Lebensmittel, die Blähungen verursachen (FODMAP-Ballaststoffe)
- Direkter Histamingehalt
- In einigen Fällen durch Blockierung von Enzymen oder Störung biochemischer Prozesse (z. B. hemmt Alkohol DAO)
- Bei chronischen Infektionen können sogar bakterientötende Mittel Histaminreaktionen hervorrufen (Jarisch-Herxheimer-Reaktion)
Mikronährstoffmangel aufgrund einer schlechten Ernährung wird durch die Tatsache weiter verschlimmert, dass unter solchen Bedingungen das Verdauungssystem in der Regel nur schwach funktioniert (z. B. bei niedrigem Magensäuregehalt, der auch mit Stress zusammenhängen kann). Ein niedriger Magensäuregehalt und ein Mangel an Verdauungsenzymen begünstigen zudem das Wachstum pathogener, Histamin produzierender Darmbakterien. Ein Mikronährstoffmangel entwickelt sich zunächst unbemerkt, während die Widerstandsfähigkeit des Körpers allmählich abnimmt. Eine Histaminintoleranz, die sich durch einen Mikronährstoffmangel verschlimmert, führt zu einem Teufelskreis. Mit zunehmendem Mikronährstoffmangel und allmählicher Verschlechterung der biochemischen Funktionen des Körpers entwickelt sich eine Empfindlichkeit gegenüber einer wachsenden Anzahl von Lebensmitteln. Infolgedessen wird die Ernährung zunehmend eingeschränkt, der Mikronährstoffmangel verschlimmert sich und der Körper reagiert immer empfindlicher auf histaminhaltige Lebensmittel. Aufgrund von Magen-Darm- und immunologischen Problemen vertragen Menschen mit Histaminintoleranz in der Regel eine Reihe von Lebensmitteln nicht, auch wenn Histamin nicht der Hauptauslöser ist. Infolgedessen erreichen viele schließlich den Punkt, an dem sie nur noch Reis und Kartoffeln essen können.
Wie kann eine Histaminintoleranz behandelt werden?
Bei der Behandlung einer Histaminintoleranz ist es hilfreich, zwischen kurzfristigen und langfristigen Ansätzen zu unterscheiden. Kurzfristig kann die Vermeidung von Lebensmitteln, die Histamin enthalten oder freisetzen, erheblich zur Linderung der Symptome beitragen. Es gibt viele detaillierte Listen und Tabellen, in denen Lebensmittel nach ihrem Histamingehalt klassifiziert sind (siehe Lebensmittel, die Symptome verursachen). Langfristig ist eine umfassende Strategie erforderlich, die die Ergänzung mit Mikronährstoffen und die schrittweise Wiedereinführung von Lebensmitteln, die Histamin enthalten oder freisetzen, umfasst. Lebensmittel, die eine individuelle Empfindlichkeit auslösen, sollten langsam und parallel zur Regeneration des Körpers wieder eingeführt werden, wobei stets die aktuelle individuelle Verträglichkeit zu berücksichtigen ist. Lebensmittel, die Histamin enthalten, haben viele positive Wirkungen, und einige von ihnen sind besonders reich an Mikronährstoffen. Histamin in der Nahrung trägt auch zur Steigerung der Magensäureproduktion bei, was die Proteinverdauung verbessert, die Beseitigung von pathogenen Bakterien unterstützt, die selbst Histamin produzieren, und die Aufnahme von Vitamin B12 fördert. Das Problem der Histaminintoleranz und sein biologischer Hintergrund überschneiden sich oft mit dem Mastzellaktivierungssyndrom (MCAS), so dass ihre Behandlungsstrategien ähnlich sind. Spezifische Protokolle und hilfreiche Wirkstoffe finden Sie im Artikel zum MCAS. Eine Histaminintoleranz kann so behandelt werden, dass keine Symptome mehr auftreten und eine stabile Körperfunktion auch unter erheblicher physischer oder psychischer Belastung aufrechterhalten werden kann. Gezielte Ernährungs-, Lebensstil- und Nahrungsergänzungsprotokolle – die teilweise auf der Grundlage von Laborergebnissen entwickelt wurden – tragen zusammen mit der Regeneration des Verdauungssystems dazu bei, das Vitamin- und Mikronährstoffgleichgewicht des Körpers wiederherzustellen. Die Regulierung der Verdauungsfunktion und der Darmflora erfordert Geduld, aber in den meisten Fällen kann ein stabiler, medikamentenfreier Zustand erreicht werden.
Weitere Zusammenhänge
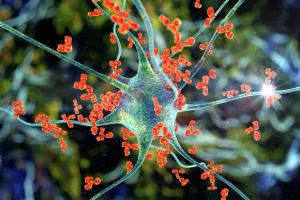
Die verschiedenen Formen von Histamin-bedingten Stoffwechselstörungen lassen sich nicht immer klar voneinander abgrenzen. Aus diesem Grund verwenden wir in einigen Fällen Begriffe wie Histaminintoleranz, Mastzellaktivierungserkrankung (MCAD), Mastzellaktivierungssyndrom (MCAS) oder Mastozytose. In der Praxis sind Fälle von „reiner” Histaminintoleranz selten, die meisten Patienten weisen gemischte Symptome auf. Die Mastozytose ist eine spezielle Form des Mastzellaktivierungssyndroms, wobei die beiden Begriffe oft verwechselt werden. Bei der Mastozytose sammeln sich große Mengen an Mastzellen in der Haut oder in bestimmten Organen an. Die Ursache für diesen Prozess ist noch unbekannt. Es wurden Zusammenhänge mit IgE-vermittelten Allergien, psychischen und psychiatrischen Störungen sowie einem niedrigen Vitamin-D-Spiegel beobachtet. 5

Bild 3: Mastzelle: Zytoplasma (grün), histaminhaltige Vesikel (blau), Zellkern (braun). Das Foto wurde mit einem Transmissionselektronenmikroskop aufgenommen, die Farben wurden später hinzugefügt.
Mastzellaktivierung
Mastzellen sind weiße Blutkörperchen, die in großer Zahl in der Nähe der äußeren und inneren Oberflächen des Körpers vorkommen, beispielsweise in der Haut, der Lunge und dem Darmtrakt. Sie sind nicht nur für allergische Reaktionen wichtig, sondern spielen auch eine Rolle bei der Bildung neuer weißer Blutkörperchen, bei der Wundheilung, bei der Aufrechterhaltung des Gleichgewichts des Immunsystems und beim Schutz der Blut-Hirn-Schranke. 6–7 Da Mastzellen und Histaminrezeptoren in allen Geweben des Körpers vorhanden sind, kann das Mastzellaktivierungssyndrom (MCAS) grundsätzlich jedes Organsystem betreffen. 8 Klinisch manifestiert sich MCAS häufig als Multiorganerkrankung in Form von generalisierten, allergischen oder entzündlichen Symptomen. Es wurde auch mit Fettleibigkeit, Diabetes, Hautkrankheiten, Reizdarmsyndrom (IBS), Depressionen und zahlreichen anderen Erkrankungen in Verbindung gebracht. 9 Mastzellen können auch durch Schwermetalle wie Aluminium und Quecksilber destabilisiert werden. Dies erklärt ihre Anwesenheit in bestimmten Impfstoffen, wo sie der Stimulierung einer Immunantwort dienen. Andere Metalle, darunter Blei, Cadmium und Wismut, sind ebenfalls in der Lage, Mastzellen zu aktivieren 10. Infektionen und Darmdysbiose gehören zu den wichtigsten Auslösern der Mastzellaktivierung. Etwa 70 % unseres Immunsystems befindet sich im Darm 11, der reich an Mastzellen ist. Parasitäre, bakterielle, virale und pilzliche Infektionen können Mastzellen aktivieren 12, ebenso wie Candida 13–14. Mastzellen und die Darmmikrobiota stehen in ständiger Wechselwirkung, und Dysbiose allein kann bereits ausreichen, um MCAS auszulösen. 15 Was die ernährungsbedingten Symptome betrifft, so ist bei einer Histaminintoleranz die Quelle des Histamins die Nahrung selbst, während bei MCAS das Histamin aus den Mastzellen im Immungewebe rund um den Darm und aus der Darmmikrobiota stammt. Daher werden histaminbedingte Symptome, die nach dem Verzehr von frisch zubereitetem Brokkoli oder anderen blähenden Lebensmitteln auftreten, nicht durch den Histamingehalt der Nahrung verursacht. Obwohl der Mechanismus hinter Blähungen ähnlich ist wie bei einer Histaminintoleranz – nämlich ein Mangel an Verdauungsenzymen und das übermäßige Wachstum pathogener Bakterien –, stammt das Histamin bei MCAS aus dem mastzellreichen Immungewebe um den Darm herum. Wenn Blähungen auftreten, komprimieren die sich ausdehnenden Därme physisch die Mastzellen, was als mechanischer Auslöser für die Freisetzung von Histamin wirkt. Aufgrund dieses Mechanismus kann manchmal sogar das Trinken eines Glases Wasser Symptome hervorrufen.
Der Zusammenhang zwischen circadianem Rhythmus und Histamin
Eine der größten Errungenschaften des modernen Lebens, die künstliche Beleuchtung, hat auch Nachteile: Licht mit einem hohen Anteil an blauen Wellenlängen hemmt die Produktion von Melatonin. In den letzten Jahren verbringen die Menschen abends immer mehr Zeit vor Computern oder Fernsehern oder mit Smartphones und setzen ihre Augen dadurch dieser Art von künstlichem Licht aus. Eine verminderte Melatoninproduktion trägt nicht nur zu Schlafstörungen bei, sondern auch zu Stoffwechselstörungen und histaminbedingten Symptomen. In der Literatur wird auch eine höhere Inzidenz von entzündlichen und onkologischen Erkrankungen im Zusammenhang mit Melatoninmangel beschrieben, und auch im Zusammenhang mit Covid-19 wurden Forschungen zu diesem Thema durchgeführt. 16 Melatonin ist ein Hormon, das von der Zirbeldrüse produziert wird. Im Gegensatz zu Cortisol gehört Melatonin zu den Hormonen, deren Produktion mit zunehmendem Alter deutlich abnimmt 17. Melatonin und Cortisol wirken als Antagonisten und werden durch den suprachiasmatischen Nucleus (SCN) und durch Sonneneinstrahlung reguliert. Solange blaues Licht von der Sonne unsere Augen erreicht, wird die Melatoninproduktion gehemmt. Wenn das Sonnenlicht zu Gelb und Rot wechselt, wird diese Hemmung aufgehoben und Melatonin aus der Zirbeldrüse in den Blutkreislauf freigesetzt. Das Melatonin hemmt die Steroidhormonsynthese und schützt so den Körper vor den schädlichen Auswirkungen eines erhöhten Cortisolspiegels. Andererseits ermöglichen die niedrigen Steroidspiegel, die nachts unter dem Einfluss von Melatonin auftreten, die Regeneration der Glukokortikoidrezeptoren, wodurch die ordnungsgemäße Wirkung der Steroidhormone sichergestellt und vor einer Rezeptorresistenz geschützt wird. Melatonin ist viel mehr als nur ein Schlafhormon: Es ist ein starkes Antioxidans, Immunmodulator, Histaminfreisetzungshemmer und Mastzellstabilisierungshormon 18. Darüber hinaus schützt Melatonin auch vor den schädlichen Auswirkungen von Stress. 19 Maßnahmen zur Wiederherstellung des Tagesrhythmus tragen wesentlich zur Genesung bei. Es wird empfohlen, sich tagsüber so viel wie möglich in starkem natürlichem Tageslicht aufzuhalten. Am Abend und insbesondere in den Stunden vor dem Schlafengehen sollte die Exposition gegenüber blauem Licht minimiert werden. Wenn es nicht möglich ist, Bildschirme oder helles Licht zu vermeiden, können lichtfilternde Anwendungen oder Blaulichtfilterbrillen verwendet werden. Solche Brillen sind nur wirksam, wenn sie das Licht sichtbar gelb oder orange tönen. Melatonin ist auch als Nahrungsergänzungsmittel erhältlich und kann vor dem Schlafengehen eingenommen werden.
Wie wirkt sich der Zustand der Darmflora auf die Histaminintoleranz aus?
Der Zustand des Darmsystems und des Mikrobioms ist sowohl indirekt – durch Nährstoffmangel aufgrund von Malabsorption – als auch direkt von großer Bedeutung. Die Zusammensetzung des Darmmikrobioms, die Integrität der Darmschleimhaut, die Magensäureproduktion, hormonelle Einflüsse und die Aktivität des Immunsystems beeinflussen die Menge des im Körper produzierten Histamins und die Effizienz des Histaminabbaus. 20
Bakterien, Toxine und Mastzellen
Im Darm lebende Bakterien können nicht nur nützliche Substanzen produzieren, sondern durch ihre Toxine auch das Immunsystem aktivieren. Die Toxine bestimmter Stämme (z. B. α-Hämolysin aus einigen Escherichia coli oder Toxin A aus Clostridioides difficile) sind in der Lage, Mastzellen zu aktivieren. Einmal aktiviert, setzen Mastzellen Histamin, Leukotriene und proinflammatorische Zytokine frei. Diese lokale Entzündung verstärkt die Schwere der Symptome und macht die Darmschleimhaut empfindlicher gegenüber anderen Reizen. 21
Schädigung der Darmschleimhaut und der Teufelskreis der Entzündung
Wenn die Darmschleimhaut beschädigt ist – durch Infektionen, chronische Entzündungen, Medikamente, Stress, Ernährungsfaktoren oder andere Krankheiten – wird die Darmwand durchlässiger. Dadurch können bakterielle Stoffwechselprodukte, Zellbestandteile, Endotoxine und teilweise verdaute Proteine die Epithelschicht passieren und eine starke Immunreaktion auslösen. Mastzellen, die sich in der Bindegewebsschicht der Schleimhaut befinden, werden reaktiviert und setzen noch mehr Histamin frei, wodurch das Epithel weiter geschädigt wird. So entsteht ein bekannter Teufelskreis: Die anfängliche Schädigung führt zu einer Entzündung, die weitere Schäden verursacht. 22
Das DAO-Enzym gegen exogenes Histamin
Das DAO-Enzym wird hauptsächlich in den Epithelzellen des Dünndarms produziert. Seine Hauptfunktion besteht darin, Histamin aus der Nahrung oder aus Darmbakterien abzubauen, bevor es resorbiert wird. Wenn die Darmschleimhaut entzündet oder geschädigt ist, wie beispielsweise bei Morbus Crohn, Colitis ulcerosa, Zöliakie oder nach einer Chemotherapie oder Bestrahlung, nehmen die Anzahl und die Funktion gesunder Epithelzellen ab. Die DAO-Produktion nimmt ab, und Histamin aus der Nahrung belastet den Körper stärker. Es ist kein Zufall, dass die DAO-Aktivität in engem Zusammenhang mit der Gesundheit der Darmschleimhaut steht: Wenn das Epithel intakt ist, wird Histamin viel effektiver abgebaut. 20
Faktoren, die die DAO-Aktivität beeinflussen
Die DAO-Aktivität ist auch stark pH-abhängig. Sie ist in einer leicht sauren Umgebung am effektivsten, aber ihre Effizienz nimmt ab, wenn die Bedingungen zu sauer oder zu alkalisch sind. Normalerweise ist der Magen stark sauer (pH 1–2), was die Proteinverdauung fördert und Infektionen verhindert. Wenn die Magensäureproduktion reduziert ist, verschiebt sich der pH-Wert des Darms in Richtung alkalisch, was sowohl die DAO-Aktivität verringert als auch das Wachstum von Bakterien im Dünndarm (SIBO) begünstigt.
Eine geringe Magensäure beeinträchtigt zusätzlich die Aufnahme von Mikronährstoffen, insbesondere von Vitamin B12. Vitamin B12 ist für Methylierungsprozesse unerlässlich, die das HNMT-Enzym unterstützen, welches hauptsächlich Histamin in den Zellen abbaut. Das bedeutet, dass der Histaminabbau auf zwei Ebenen beeinträchtigt werden kann: durch eine verminderte DAO-Aktivität im Darm und durch eine verminderte HNMT-Funktion im Gewebe. 22
Hormonelle Auswirkungen
Hormonelle Einflüsse spielen ebenfalls eine wichtige Rolle bei diesen Prozessen. Östrogen erhöht die Empfindlichkeit der Mastzellen und fördert die Degranulation, also die Freisetzung von Histamin. Gleichzeitig kann Histamin selbst die Östrogenproduktion fördern. Dadurch entsteht eine positive Rückkopplungsschleife, die erklärt, warum manche Menschen in bestimmten Phasen des Menstruationszyklus eine Verschlimmerung der Symptome erleben, wie z. B. PMS oder Migräneanfälle. 23
Gleichgewicht zwischen histaminproduzierenden und histaminabbauenden Bakterien
Das Gleichgewicht der Darmflora ist entscheidend. Wenn Bakterien vorhanden sind, die das Enzym besitzen, das Histidin in Histamin umwandelt (Histidindecarboxylase) – wie Morganella morganii, Klebsiella pneumoniae, Enterobacter cloacae, Proteus vulgaris oder bestimmte Lactobacillus reuteri-Stämme –, steigt die Histaminproduktion im Darm. Im Gegensatz dazu können bestimmte nützliche Mikroorganismen dazu beitragen, den Histaminspiegel zu senken und Entzündungen zu reduzieren. Stämme wie Bifidobacterium longum, Lactobacillus rhamnosus GG (der kein Histamin produziert) und Lactobacillus plantarum wurden in mehreren Studien mit einer geringen Histaminproduktion und günstigen immunmodulatorischen Wirkungen in Verbindung gebracht. 24–26
Folgen einer Dysbiose
Eine Dysbiose – gekennzeichnet durch den Rückgang nützlicher Arten, eine verringerte Vielfalt und den Rückgang kurzkettige Fettsäuren produzierender Stämme – wird oft mit chronischen Entzündungen und einem weiteren Anstieg des pH-Werts im Darm in Verbindung gebracht. Butyrat ist eine der wichtigsten Energiequellen für die Epithelzellen des Dickdarms und hat entzündungshemmende und barrierestärkende Wirkungen. Wenn seine Produktion zurückgeht, verlangsamt sich auch die Regeneration der Schleimhaut. Infolgedessen leiden viele Menschen unter erhöhten Histaminwerten im Darm, intensiveren Symptomen (wie Kopfschmerzen, Hitzewallungen, Durchfall und Hypotonie) und einem anhaltend überaktivierten Immunsystem. Mit der Zeit kann dies zu einer erhöhten allergischen Empfindlichkeit, einer beeinträchtigten Verdauung und einem hormonellen Ungleichgewicht führen. 23
Diagnostische Überlegungen: Warum ist das Bild so komplex?
Die Diagnose einer Histaminintoleranz ist selten eindeutig, da sich ihre Symptome mit vielen anderen Erkrankungen überschneiden, darunter IBS, SIBO, Nahrungsmittelunverträglichkeiten und entzündliche Darmerkrankungen. Die Diagnose umfasst in der Regel eine Kombination verschiedener Methoden: Führen eines Symptomtagebuchs, Einhaltung einer Eliminations- und Provokationsdiät und, falls erforderlich, Labortests und Bildgebung. Heute kann eine personalisierte Mikrobiomanalyse zusätzliche Einblicke in den Zustand der Darmflora liefern, was besonders bei wiederkehrenden Symptomen oder Therapieresistenz hilfreich ist.
Therapeutischer Ansatz
Das therapeutische Ziel besteht nicht einfach darin, die Histaminaufnahme zu senken, sondern das Gleichgewicht des Darmmikrobioms wiederherzustellen und die Darmbarriere zu stärken. Dazu gehören:
- Eine vorübergehende histaminarme Diät mit strukturierter Eliminierung und anschließender schrittweiser Wiedereinführung von Lebensmitteln, um die individuelle Verträglichkeit zu ermitteln.
- Präbiotika und Ballaststoffe werden zur Unterstützung von Butyrat produzierenden und entzündungshemmenden Spezies eingesetzt, wobei eine vorsichtige, schrittweise Einführung erfolgt, um Blähungen zu minimieren.
- Eine gezielte probiotische Therapie spielt ebenfalls eine Rolle, wobei nicht alle Stämme gleich sind – nur solche mit nachgewiesener entzündungshemmender und barriereunterstützender Wirkung sind vorteilhaft.
- Die Behandlung von SIBO ist ebenso wichtig durch Ernährung, Lebensstil und – falls erforderlich – medizinische Interventionen, da eine bakterielle Überwucherung im Dünndarm die Histaminproduktion aufrechterhält.
- Oft ist eine Unterstützung der Verdauung erforderlich: Die Regulierung der Magensäureproduktion unter ärztlicher Aufsicht sowie achtsames Essen – langsames Essen und gründliches Kauen – fördern den Proteinabbau und verringern das Risiko einer bakteriellen Überwucherung.
- Die Ergänzung mit Mikronährstoffen ist unerlässlich, insbesondere mit Vitamin B12 und Folsäure zur Unterstützung der Methylierung und der HNMT-Aktivität, sowie die Korrektur individueller Mangelerscheinungen.
- Entzündungshemmende Nahrungsbestandteile wie Lebensmittel, die reich an Omega-3-Fettsäuren sind, buntes Gemüse und Obst, das reich an Polyphenolen ist, sowie ausreichend Proteine und Mineralien stärken das System zusätzlich.
- Auch hormonelle Aspekte sollten berücksichtigt werden. Bei Frauen mit zyklusbedingten Symptomen hilft der Vergleich von Symptomtagebüchern mit den Menstruationsphasen dabei, Ernährung, Bewegung und Ruhephasen genau aufeinander abzustimmen.
- Stressbewältigung und gesunder Schlaf sind ebenfalls von entscheidender Bedeutung, da die Darm-Hirn-Achse in beide Richtungen wirkt und sowohl chronischer Stress als auch Schlafmangel die Regeneration des Darms beeinträchtigen und die Aktivierung der Mastzellen fördern.
Warum ist eine personalisierte Lösung wichtig?
Das Mikrobiom ist wie ein einzigartiger Fingerabdruck – was für eine Person wirkt, muss für eine andere nicht unbedingt wirksam sein. Einige Probiotika können die Histaminproduktion sogar erhöhen, während andere Entzündungen lindern und die Darmbarriere stärken. Aus diesem Grund ist es hilfreich, das Mikrobiom zu untersuchen, die Ernährungsgewohnheiten zu bewerten, ein Symptomtagebuch zu führen und dann einen schrittweisen Interventionsplan zu entwickeln, der im Laufe der Zeit als Teil eines personalisierten Ansatzes angepasst werden kann.
Die Symptome einer Histaminintoleranz werden nicht nur durch den Histamingehalt von Lebensmitteln und die enzymatische Kapazität des Körpers bestimmt, sondern auch durch den Zustand des Mikrobioms und die Integrität der Darmschleimhaut. Wenn das Gleichgewicht des Mikrobioms und die Gesundheit der Schleimhaut wiederhergestellt sind, sinkt die Histaminbelastung, der Abbau wird effizienter und die Symptome verbessern sich.
Konsultieren Sie unsere Experten!
Wir bei Healways glauben, dass jeder Körper anders ist. Deshalb entwickeln wir Behandlungen für Histaminintoleranz auf individueller Basis und stützen uns dabei auf Instrumente wie die Mikrobiomanalyse. Dieser Ansatz ermöglicht es uns, gezielte Interventionen anzubieten, die auf die einzigartige Darmflora und die Bedürfnisse jeder Person zugeschnitten sind, anstatt uns auf allgemeine Empfehlungen zu verlassen. Auf diese Weise machen wir die Wiederherstellung der Darmflora effektiver und erzielen dauerhafte Verbesserungen, die die Symptome der Histaminintoleranz reduzieren und die Lebensqualität verbessern.
Suchen Sie nach den Ursachen Ihrer Beschwerden?
Der funktionelle Ansatz hilft Ihnen zu verstehen, was hinter Ihren Beschwerden steckt — und liefert einen persönlichen Plan, damit Sie sich wieder wohlfühlen.
Beratung buchenQuellen
29 quellenLiteraturverzeichnis
[1] K. Kauffmann and S. Kauffmann, Der Histamin-Irrtum: Weg von Radikaldiäten und Verbotslisten – die Formel für ein gesundes Leben MIT Histamin. VAK Verlags GmbH, 2021
[2] C. Kresser, “Headaches, Hives and Heartburn: Could Histamine Be the Cause?,” Jan. 25, 2013 https://chriskresser.com/headaches-hives-and-heartburn-could-histamine-be-the-cause/
[3] L. Maintz, S. Benfadal, J.-P. Allam, T. Hagemann, R. Fimmers, and N. Novak, “Evidence for a reduced histamine degradation capacity in a subgroup of patients with atopic eczema,” J. Allergy Clin. Immunol., vol. 117, no. 5, pp. 1106–1112, May 2006, DOI: https://doi.org/10.1016/j.jaci.2005.11.041
[4] R. Jarisch, Histaminintoleranz – Histamin und Seekrankheit. Thieme, 2013
[5] P. Valent et al., “Multidisciplinary Challenges in Mastocytosis and How to Address with Personalized Medicine Approaches,” Int. J. Mol. Sci., vol. 20, no. 12, June 2019, DOI: https://doi.org/10.3390/ijms20122976
[6] “Histamine Intolerance And Mast Cell Activation Disorder,” Chris Kresser, Nov. 01, 2016 https://chriskresser.com/could-your-histamine-intolerance-really-be-mast-cell-activation-disorder/
[7] E. Z. M. da Silva, M. C. Jamur, and C. Oliver, “Mast cell function: a new vision of an old cell,” J. Histochem. Cytochem. Off. J. Histochem. Soc., vol. 62, no. 10, pp. 698–738, Oct. 2014, DOI: https://doi.org/10.1369/0022155414545334
[8] G. J. Molderings, S. Brettner, J. Homann, and L. B. Afrin, “Mast cell activation disease: a concise practical guide for diagnostic workup and therapeutic options,” J. Hematol. Oncol.J Hematol Oncol, vol. 4, p. 10, Mar. 2011, DOI: https://doi.org/10.1186/1756-8722-4-10
[9] P. Anand, B. Singh, A. S. Jaggi, and N. Singh, “Mast cells: an expanding pathophysiological role from allergy to other disorders,” Naunyn. Schmiedebergs Arch. Pharmacol., vol. 385, no. 7, pp. 657–670, July 2012, DOI: https://doi.org/10.1007/s00210-012-0757-8
[10] S. Bent, C. Göttsch, U. Braam, and W. Schmutzler, “The effects of heavy metal ions (Cd2+, Hg2+, Pb2+, Bi3+) on histamine release from human adenoidal and cutaneous mast cells,” Agents Actions, vol. 36, no. 2, pp. C321–C324, June 1992, DOI: https://doi.org/10.1007/BF01997363
[11] G. Vighi, F. Marcucci, L. Sensi, G. Di Cara, and F. Frati, “Allergy and the gastrointestinal system,” Clin. Exp. Immunol., vol. 153, no. Suppl 1, pp. 3–6, Sept. 2008, DOI: https://doi.org/10.1111/j.1365-2249.2008.03713.x
[12] R. Saluja, M. Metz, and M. Maurer, “Role and Relevance of Mast Cells in Fungal Infections,” Front. Immunol., vol. 3, June 2012, DOI: https://doi.org/10.3389/fimmu.2012.00146
[13] J. P. Lopes, M. Stylianou, G. Nilsson, and C. F. Urban, “Opportunistic pathogen Candida albicans elicits a temporal response in primary human mast cells,” Sci. Rep., vol. 5, no. 1, Art. no. 1, July 2015, DOI: https://doi.org/10.1038/srep12287
[14] T. D. Lee, M. Swieter, and A. D. Befus, “Mast cell responses to helminth infection,” Parasitol. Today Pers. Ed, vol. 2, no. 7, pp. 186–191, July 1986, DOI: https://doi.org/10.1016/0169-4758(86)90190-0
[15] L. B. Afrin and A. Khoruts, “Mast Cell Activation Disease and Microbiotic Interactions,” Clin. Ther., vol. 37, no. 5, pp. 941–953, May 2015, DOI: https://doi.org/10.1016/j.clinthera.2015.02.008
[16] G. ÖZTÜRK, K. G. AKBULUT, and Ş. GÜNEY, “Melatonin, aging, and COVID-19: Could melatonin be beneficial for COVID-19 treatment in the elderly?,” Turk. J. Med. Sci., vol. 50, no. 6, pp. 1504–1512, Oct. 2020, DOI: https://doi.org/10.3906/sag-2005-356
[17] “Fig: Decline of melatonin with age. [Journal of anti-aging medicine;… | Download Scientific Diagram,” ResearchGate https://www.researchgate.net/figure/Fig-Decline-of-melatonin-with-age-Journal-of-anti-aging-medicine-Pierpaoli-W_fig2_216302138
[18] L. Pham et al., “The interplay between mast cells, pineal gland, and circadian rhythm: Links between histamine, melatonin, and inflammatory mediators,” J. Pineal Res., vol. 70, no. 2, p. e12699, Mar. 2021, DOI: https://doi.org/10.1111/jpi.12699
[19] A. K. Singh and C. Haldar, “Melatonin modulates glucocorticoid receptor mediated inhibition of antioxidant response and apoptosis in peripheral blood mononuclear cells,” Mol. Cell. Endocrinol., vol. 436, pp. 59–67, 0 2016, DOI: https://doi.org/10.1016/j.mce.2016.07.024
[20] O. Comas-Basté, S. Sánchez-Pérez, M. T. Veciana-Nogués, M. Latorre-Moratalla, and M. del C. Vidal-Carou, “Histamine Intolerance: The Current State of the Art,” Biomolecules, vol. 10, no. 8, p. 1181, Aug. 2020, DOI: https://doi.org/10.3390/biom10081181
[21] S. Krämer et al., “Selective activation of human intestinal mast cells by Escherichia coli hemolysin,” J. Immunol. Baltim. Md 1950, vol. 181, no. 2, pp. 1438–1445, July 2008, DOI: https://doi.org/10.4049/jimmunol.181.2.1438
[22] H. G. Schwelberger, “Histamine intolerance: Overestimated or underestimated?,” Inflamm. Res., vol. 58, no. 1, pp. 51–52, Apr. 2009, DOI: https://doi.org/10.1007/s00011-009-2004-4
[23] L. Maintz and N. Novak, “Histamine and histamine intolerance,” Am. J. Clin. Nutr., vol. 85, no. 5, pp. 1185–1196, May 2007, DOI: https://doi.org/10.1093/ajcn/85.5.1185
[24] M. Fiorani et al., “Histamine-producing bacteria and their role in gastrointestinal disorders,” Expert Rev. Gastroenterol. Hepatol., vol. 17, no. 7, pp. 709–718, 2023, DOI: https://doi.org/10.1080/17474124.2023.2230865
[25] G. Fu et al., “Effect of 3 lactobacilli on immunoregulation and intestinal microbiota in a β-lactoglobulin–induced allergic mouse model,” J. Dairy Sci., vol. 102, no. 3, pp. 1943–1958, Mar. 2019, DOI: https://doi.org/10.3168/jds.2018-15683
[26] “Which probiotics for histamine intolerance? | Professionals” https://www.optibacprobiotics.com/professionals/latest-research/general-health/which-probiotic-for-histamine-intolerance