Lyme-Borreliose – Symptome, Therapie, und klinische Hintergründe
Was ist die Lyme-Borreliose?
Es wird allgemein angenommen, dass die Lyme-Borreliose durch infizierte Zecken übertragen wird. Viele Patienten können sich jedoch nicht daran erinnern, gebissen worden zu sein, entweder weil der Biss unbemerkt blieb oder weil die Infektion auf andere Weise erfolgte. Die Lyme-Borreliose wird häufig nicht diagnostiziert und äußert sich in äußerst vielfältigen, zahlreichen Symptomen. Diese können praktisch alle Organsysteme betreffen, darunter das Muskel-Skelett-System, das Verdauungssystem, das endokrine System und das Nervensystem. Einige Symptome resultieren aus einer Schädigung kollagenhaltiger Gewebe durch Lyme-Borrelien, während andere durch schwankende Entzündungen, Störungen des Immunsystems und in chronischen Fällen durch eine beeinträchtigte Mitochondrienfunktion entstehen. Es gibt mehrere Stämme von Borrelien-Bakterien, die die Lyme-Borreliose verursachen, und eine Person kann mit einem oder mehreren davon infiziert sein. Die Prävalenz der einzelnen Stämme variiert je nach Region. Lyme-Borrelien sind spiralförmige Bakterien, die leicht in Gewebe eindringen können. Es ist bekannt, dass sie verschiedene morphologische Formen annehmen können, darunter die klassische Spirochätenform sowie sphärische (kokkenähnliche) und Biofilmformen. Das Lyme-Bakterium ist eng mit dem Erreger der Syphilis verwandt.

Abbildung 1: Die Lyme-Borreliose wird häufig durch Zecken übertragen, ihr Erreger ist die Borrelia burgdorferi. Häufige Koinfektionen sind Bartonella, Ehrlichia, Babesia, Chlamydia pneumoniae und trachomatis, Mycoplasma, Yersinia, Rickettsia, Pilze, Schimmelpilze, Viren (EBV, CMV, HSV usw.) und Parasiten
Obwohl die Lyme-Borreliose in der Regel durch Zecken übertragen wird, kann sie auch über Blut, sexuell und in utero übertragen werden 1. Aus diesem Grund können ganze Familien infiziert sein, wobei die Lyme-Borreliose über Generationen hinweg weitergegeben wird. In solchen Fällen kann eine Lyme-Infektion die Ursache für eine scheinbar erbliche Anfälligkeit für Krankheiten sein. Basierend auf Tests, die an Blutspendern – Menschen, die sich selbst als gesund betrachteten – durchgeführt wurden, war die Inzidenz der Lyme-Infektion wie folgt: In Italien waren 4,9 % der Bevölkerung infiziert, in Rumänien 4,3 % im Südwesten Deutschlands 16,9 % und in Finnland 19,3 %. Die Infektionsrate ist bei Menschen, die häufig in Wäldern arbeiten, höher. Bei Männern wurde die Infektion häufiger beobachtet, der Grund dafür ist jedoch unbekannt. 2 Eine Lyme-Infektion allein bedeutet nicht automatisch, dass eine Erkrankung vorliegt. Wenn jemand zusätzlich die charakteristischen Symptome einer Lyme-Infektion aufweist, ist die Wahrscheinlichkeit einer Lyme-Borreliose deutlich höher als die oben genannten Häufigkeiten. Die Lyme-Borreliose ist im Wesentlichen eine klinische Diagnose, d. h. ein Spezialist diagnostiziert sie anhand der Symptome, die durch Labortests bestätigt werden können oder auch nicht. Es ist davon auszugehen, dass viele Menschen mit einer Lyme-Infektion entweder völlig symptomfrei oder nur mit leichten Symptomen, wie z. B. Magen-Darm-Problemen, leben. Derzeit gibt es keine überzeugenden Beweise dafür, dass die Lyme-Borreliose vollständig ausgerottet werden kann. Die Infektion selbst verursacht nicht unbedingt Probleme: Mit geeigneten, umfassenden Ansätzen kann die Bakterienlast oft auf ein Niveau reduziert werden, das auch ohne Antibiotikabehandlung eine langfristige, hohe Gesundheitsqualität ermöglicht.

Bild 1: Der Erreger der Lyme-Borreliose: Borrelien-Bakterien im Blut
Koinfektionen der Lyme-Borreliose
Zu den mit der Lyme-Borreliose verbundenen Infektionen können andere durch Zecken übertragene Krankheiten, Parasiten, Bakterien, Viren (Koinfektionen) und sogenannte opportunistische Infektionen gehören. Dabei handelt es sich um Mikroben, die in einem gesunden Körper keine Probleme verursachen, sich aber leicht vermehren können, wenn das Immunsystem geschwächt ist. In extremen Fällen können sogar Bakterien, die bei gesunden Menschen häufig vorkommen und als nützlich gelten, in einem stark geschwächten Körper Probleme verursachen. Aus diagnostischer Sicht ist es schwierig zu bestimmen, welche der zahlreichen Infektionen als Hauptursache angesehen werden kann. Die Lyme-Borreliose beeinträchtigt das Immunsystem und tritt häufig als immunmodulatorische Koinfektion neben anderen bakteriellen und viralen Infektionen auf. In den meisten Fällen haben wir es mit komplexen, multiplen Infektionen zu tun, die mehrere Organsysteme betreffen und deren Wechselwirkungen unklar sind. Sicher ist, dass jede Infektion durch die Belastung des Immunsystems und den Abbau von Nährstoffen die Vermehrung anderer Krankheitserreger begünstigt. Häufige Koinfektionen der Lyme-Borreliose sind Bartonella, Ehrlichia, Babesia, Chlamydia pneumoniae und trachomatis, Mycoplasma, Yersinia, Rickettsia, Anaplasma, Pilze, Schimmelpilze, Viren (EBV, CMV, HSV usw.) und Parasiten. Die durch die Lyme-Borreliose und ihre Co-Infektionen verursachten Symptome werden als MSIDS bezeichnet, d. h. Multiple Systemic Infectious Disease Syndrome (multisystemisches Infektionskrankheitssyndrom).
Symptome der Lyme-Borreliose
Die Infektion selbst verläuft oft symptomfrei, aber chronische oder akute Stressfaktoren und Lebensstilfaktoren können leichte bis schwere, oft schwankende Symptome auslösen. Schwere Symptome treten typischerweise auf, wenn sich der Lebensstil einer Person ändert – zum Beispiel, wenn sie aufhört, Sport zu treiben – oder nach Phasen chronischen Stresses, einschneidenden Lebensereignissen, Unfällen oder anderen Erkrankungen. In einigen Fällen verschlimmert sich der Zustand auch nach wiederholten Zeckenbissen, insbesondere in Zeiten von Nährstoff- und Vitaminmangel. In solchen Fällen handelt es sich nicht um eine erneute Infektion, sondern um ein geschwächtes Immunsystem, das neue Bakterienstämme oder andere Krankheitserreger bekämpfen muss. Die Symptome der Lyme-Borreliose können praktisch jedes medizinische Fachgebiet betreffen.

Abbildung 2: Entzündungen, Schmerzen, Depressionen, Schlafstörungen, Panikstörungen usw.: Die Lyme-Borreliose kann eine Vielzahl von Symptomen verursachen.
Typische körperliche Symptome der Lyme-Borreliose:
- Mandelnentzündung, Mittelohrentzündung, Nasennebenhöhlenentzündung
- Anfälligkeit für Seekrankheit
- Gelenkentzündungen (häufig in den Knien)
- Leichte bis starke Schmerzen im gesamten Körper, z. B. im Bereich des Brustkorbs
- Rückenschmerzen, Bandscheibenvorfall (häufig im Nacken)
- Reflux, Nahrungsmittelunverträglichkeiten, Blähungen
- Histaminintoleranz 3;
- Hormonmangel (Steroide), Fruchtbarkeitsprobleme
- Müdigkeit
- Schwierigkeiten bei der Stabilisierung des Blutzuckerspiegels, Insulinresistenz
- Hautsymptome: Ekzeme, Nesselsucht, rote Flecken
- Haarausfall, Verlust der Körperbehaarung
- Neurologische Symptome: Sehstörungen, Schwindel, herabhängende Augenlider, einseitige Gesichtslähmung, Tinnitus (Ohrensausen), Taubheitsgefühl, „Kribbeln”
- Symptome in schweren Fällen: wandernde starke Schmerzen, schwere chronische Müdigkeit, multiple Chemikalienunverträglichkeit, Autoimmunerkrankungen.
Häufige psychische Symptome:
- Depressionen, Schlafstörungen, Angstzustände, Panikattacken
- Probleme mit der Wutbewältigung, Persönlichkeitsstörungen
- Kurzzeitiger Gedächtnisverlust, Konzentrationsprobleme, Müdigkeit
- Verlust der Stresstoleranz
- Schwere Erkrankungen: schwere, manchmal vollständige Schlafstörungen, psychiatrische Symptome, schwere Depressionen, Psychosen, Demenz
- Energieverlust, Motivationsmangel, Negativität, Klagen, Gefühle der Hilflosigkeit.
Sechs von Horowitz beschriebene Anzeichen, die für MSIDS charakteristisch sind
Richard Horowitz, ein international anerkannter Experte auf diesem Gebiet, beschreibt bestimmte Anzeichen, die für Lyme/MSIDS charakteristisch sind. MSIDS (Multiple Systemic Infectious Disease Syndrome) ist ein zunehmend gebräuchlicher Begriff im Zusammenhang mit der Lyme-Borreliose. Es handelt sich um einen Symptomkomplex, der aus der Lyme-Borreliose und anderen durch Zecken übertragenen Infektionen sowie verschiedenen bakteriellen, viralen, pilzlichen und parasitären Infektionen besteht, deren Muster von Person zu Person variieren. Horowitz beschreibt die folgenden sechs Anzeichen 4: Anzeichen 1: Mehr als eines der folgenden Symptome ist vorhanden:
- Müdigkeit
- Gelenk- und Muskelschmerzen
- Kribbeln, Stechen
- Taubheitsgefühl und Brennen
- Steifer Nacken
- Kopfschmerzen
- Empfindlichkeit gegenüber Licht und Lärm
- Schwindel
- Schlafstörungen (Schwierigkeiten beim Ein- und Durchschlafen)
- Gedächtnis- und Konzentrationsprobleme
- Brustschmerzen und schneller Herzschlag
- Psychiatrische Symptome, z. B. Depressionen und Angstzustände.
Anzeichen 2: Es gibt gute und schlechte Tage Ein charakteristisches Merkmal der Lyme-Borreliose ist, dass die Symptome kommen und gehen, was bedeutet, dass es gute und besonders schlechte Tage gibt. Anzeichen 3: Die Schmerzen verändern sich und wandern Ein weiteres Kennzeichen der Lyme-Borreliose sind wandernde Schmerzen: Gelenk- und Muskelschmerzen, Kribbeln, Stechen, Taubheitsgefühl und Brennen kommen und gehen oft oder wandern im Körper umher. Beispielsweise können Gelenkschmerzen an einem Tag im Knie auftreten, drei Tage später in der Schulter und zwei Tage danach im Knöchel. Dasselbe gilt für die durch Lyme verursachte Neuropathie: Wenn die Bakterien die Nerven befallen, wandern Kribbeln, Stechen, Taubheitsgefühle und Brennen zwischen verschiedenen Körperteilen. Anzeichen 4: Die Symptome können sich im Zusammenhang mit dem Menstruationszyklus verschlimmern Bei Frauen ist es üblich, dass sich die Lyme-Symptome unmittelbar vor, während oder nach der Menstruation verschlimmern. Dies ist nicht überraschend, da diese Symptome mit den schwankenden Östrogen- und Progesteronspiegeln schwanken. Anzeichen 5: Die Symptome bessern sich, wenn jemand Medikamente gegen andere Krankheiten einnimmt Patienten berichten, dass sich die Symptome bei der Einnahme von Antibiotika gegen andere Erkrankungen – wie Infektionen der oberen Atemwege oder der Harnwege – während der Behandlung oft deutlich bessern, danach jedoch wieder verschlimmern. Das Gegenteil kann ebenfalls eintreten, wobei sich der Patient während der Antibiotikabehandlung deutlich schlechter fühlt und sich alle Symptome verstärken. Dies wird als Jarisch-Herxheimer-Reaktion bezeichnet, die auftritt, wenn die Lyme-Bakterien zerstört werden, was zu einer vorübergehenden Verschlimmerung der Symptome führt. Anzeichen 6: Labortests bestätigen die Infektion Das sechste und letzte Kriterium zur Feststellung, ob die Lyme-Borreliose die Ursache für bestehende Symptome ist, ist ein Bluttest namens Western Blot und dessen Ergebnisse. In den USA gibt es mehr als 100 Stämme von Lyme-Bakterien und weltweit 300. Obwohl mehrere Labortests zur Diagnose der Lyme-Borreliose zur Verfügung stehen (wie der ELISA-Test, Western Blot, PCR oder möglicherweise eine Kultur), hat jeder seine Vor- und Nachteile. Beispielsweise kann ein Test möglicherweise nicht empfindlich genug sein, um die Bakterien nachzuweisen. Der Western-Blot-Test weist fünf Lyme-spezifische Proteinbanden auf: 23, 31, 34, 39 und 83/93 kDa. Das Vorhandensein dieser Banden in Verbindung mit den oben genannten Symptomen (nach gründlicher Ausschließung anderer Krankheiten) ist charakteristisch für die Lyme-Borreliose. Das Auftreten eines Lyme-Ausschlags ist ebenfalls ein klassisches Symptom, in diesem Fall ist ein positives Laborergebnis nicht erforderlich, aber in weniger als der Hälfte der Fälle entwickelt sich der Ausschlag nicht oder er tritt an einer Stelle auf, an der er schwer zu erkennen ist.

Abbildung 3: Symptome der Lyme-Borreliose
Unter dem folgenden Link finden Sie einen englischsprachigen Fragebogentest, dessen Ausfüllen dabei helfen kann, die Wahrscheinlichkeit des Vorliegens von Lyme-Borreliose bzw. MSIDS als mögliche Ursache der Symptome einzuschätzen: https://www.lymeactionnetwork.org/wp-content/uploads/2015/06/MSIDS.pdf
Wie kann die Lyme-Borreliose diagnostiziert werden?
Die Bestätigung der Lyme-Borreliose durch Labortests ist nicht immer einfach. Das kostengünstigere, von TB finanzierte ELISA-Verfahren ist für die Lyme-Borreliose unzuverlässig. Immunoblot-Tests (wie Western Blot) sind deutlich zuverlässiger, liefern jedoch sowohl im Frühstadium der Infektion als auch bei chronischen, immungeschwächten Zuständen häufig falsch-negative Ergebnisse. Die deutlich teureren und weniger zugänglichen Elispot-Tests (z. B. ArminLabs), die die zelluläre Immunität messen, sind noch zuverlässiger, aber selbst diese erkennen den Erreger nicht immer. Darüber hinaus werden auch PCR-Tests verwendet; diese sind sehr empfindlich und können theoretisch sogar zu falsch positiven Ergebnissen führen, aber wenn Borrelien in der Gewebeprobe nicht lokal gefunden werden können, können sie auch falsch negative Ergebnisse liefern. Auf dieser Website finden Sie einen Fragebogen, mit dessen Hilfe Sie anhand der Symptome die Wahrscheinlichkeit einer Lyme-Borreliose/MSIDS einschätzen können. Obwohl der Test als wichtige Orientierungshilfe für den Befragten dienen kann, schließt ein niedriger Wert eine Infektion nicht aus, da viele infizierte Personen völlig symptomfrei sein können. Die Lyme-Borreliose ist im Wesentlichen eine klinische Diagnose, d. h. ein Spezialist stellt sie anhand der Symptome, die durch Laborergebnisse bestätigt werden können oder auch nicht. Das Auftreten eines typischen Lyme-Ausschlags nach einem Zeckenbiss kann für die Diagnose durch den Hausarzt ausreichend sein, was oft der Fall ist, aber leider ist der Ausschlag oft nicht sichtbar (z. B. auf der Kopfhaut) oder tritt gar nicht auf. Folgende Faktoren können in der Krankengeschichte eines Patienten auf eine chronische oder angeborene Lyme-Borreliose hinweisen: viele typische, auch geringfügige Symptome; Ergebnisse von Fragebögen; Symptome und Erkrankungen von Familienmitgliedern; und – selbst wenn kein positives Lyme-Laborergebnis vorliegt – eine Reihe von Laborwerten oder typische Muster und Häufungen all dieser Befunde. Die Symptome chronischer Lyme-Patienten sind typischerweise diffuse, schwankende Beschwerden und Schmerzen, begleitet von psychischen Symptomen. Die Betroffenen konsultieren oft viele Fachärzte, aber Routinetests spiegeln häufig nicht die subjektive Schwere der Symptome wider. Es kommt auch häufig vor, dass die vom Hausarzt angeforderten Blutuntersuchungsergebnisse weitgehend normal sind, was dazu führt, dass weder Ärzte noch Angehörige die Beschwerden des Patienten ernst genug nehmen. Menschen mit Lyme-Borreliose leiden in der Regel unter starken körperlichen und psychischen Beschwerden, die durch mangelndes Verständnis und Empathie ihres Umfelds noch verstärkt werden.
Der Hintergrund der chronischen Lyme-Borreliose
Kollagenosen und Lyme-Borreliose
Borrelien leben bevorzugt im Bindegewebe, ernähren sich davon und schädigen es auf verschiedene Weise. In den frühen Stadien der Erkrankung werden die Kollagenfasern ödematös und geschwollen und beginnen dann, sich aufzulösen. 5 Die Schädigung der Kollagenproteine führt zu einer Vielzahl von Symptomen der Haut, der Gelenke und des Nervensystems (Myelinschädigung) sowie zu einer erhöhten Sehnenbrüchigkeit, Entzündungen der Blutgefäßwände, Schädigungen der Schutzhüllen um die Nerven (Karpaltunnelsyndrom) und Bandscheibenerkrankungen. Die durch den kontinuierlichen Verlust von Kollagen während der Lyme-Borreliose verursachten Symptome können durch eine gezielte Nahrungsaufnahme von Kollagen gelindert werden.
Das Immunsystem und die Lyme-Borreliose
Borrelien können das Immunsystem herunterregulieren, sodass sie im Körper unentdeckt und ungestört bleiben 6. Diese Immunsuppression begünstigt jedoch auch die Ausbreitung anderer opportunistischer Infektionen, die den Körper weiter schwächen (siehe MSIDS). 7 Borrelia burgdorferi, der Erreger der Lyme-Borreliose, aktiviert ähnlich wie andere bakterielle und virale Infektionen die angeborene, unspezifische Immunantwort. Aufgrund ihrer besonderen Eigenschaften ist das Immunsystem jedoch praktisch nicht in der Lage, den Erreger zu zerstören. Bei seinen Bemühungen dazu setzt es große Mengen an oxidativen und nitrosativen Radikalen und inflammatorischen Zytokinen frei, die im Übermaß für den Körper toxisch sind und Neuroinflammation verursachen. Dies führt zu peripheren Neuropathien, während Entzündungen, die das Gehirn betreffen, Depressionen, Angststörungen, Brain Fog oder andere neuropsychiatrische Symptome verursachen können. 8–9
Die Auswirkungen der Lyme-Borreliose auf das zentrale Nervensystem
Die Auswirkungen der Lyme-Borreliose auf das Nervensystem werden teilweise durch das Immunsystem vermittelt. Eine im Dezember 2020 veröffentlichte Studie untersuchte erstmals den Pathomechanismus der Borrelieninfektion im zentralen Nervensystem anhand eines Tiermodells. 10 Borrelien vermehren sich zu Beginn der Infektion in der Dura mater, dringen jedoch lange Zeit nicht in das Parenchym selbst ein. Die dennoch auftretenden neurologischen Symptome werden durch die vom Erreger ausgelöste Entzündungsreaktion verursacht. Kognitive Funktionen wie Aufmerksamkeit, Wahrnehmung und Gedächtnis werden durch erhöhte Zytokin-, Chemokin- und IFN-Spiegel sowie durch lokale Infiltration von weißen Blutkörperchen – Reaktionen des angeborenen Immunsystems (T-Zellen) – beeinträchtigt. Die Zytokinproduktion wird durch die Toll-like-Rezeptor- und NF-κB-Signalwege reguliert. NF-κB ist ein nukleärer Transkriptionsfaktor, der sowohl die iNO-Produktion (induzierbares Stickstoffmonoxid) durch das NOS-Enzym als auch die Histaminfreisetzung erhöht, was zu Symptomen einer Histaminintoleranz/Mastzellaktivierung führen kann. Die Beziehung funktioniert auch umgekehrt, wobei Histamin die NF-κB-Aktivität erhöht. 11 Induzierbares Stickstoffmonoxid (iNO) und das dadurch entstehende Peroxynitrit können zyklische Aminosäuren zerstören 12. Dazu gehört auch Tyrosin, und ein Mangel an Tyrosin führt zu Störungen im Dopamin-Stoffwechsel, d. h. im Motivationssystem. (Dieses Problem kann im Labor durch Messung von Nitrotyrosin im Urin nachgewiesen werden.) Tyrosin ist auch eine Vorstufe von Dopamin, Noradrenalin und Adrenalin (Stressreaktion). Darüber hinaus wird das Schilddrüsenhormon Thyroxin aus Tyrosin gebildet, und ein Mangel führt zu einer funktionellen Schilddrüsenunterfunktion mit niedrigeren T4-Werten. Außerdem basiert Coenzym Q10, das in der Regel in ausreichenden Mengen in jungen Jahren gebildet wird, auf Tyrosin; ohne Q10 funktionieren Nervenzellen nicht richtig. Der durch die Umwandlung von Tyrosin in Nitrotyrosin verursachte Q10-Mangel führt zu zahlreichen Problemen, darunter eine beeinträchtigte Membranfunktion, eine gestörte Energieproduktion in den Mitochondrien und Störungen des Zuckerstoffwechsels. Er kann Symptomen zugrunde liegen, die von Herzinsuffizienz über Sehstörungen bis hin zu Unfruchtbarkeit reichen. Nicht zuletzt zerstört iNO/Peroxynitrit auch Tryptophan, eine Vorstufe von Serotonin, und kann daher Symptome einer Depression verursachen. 13
Autoimmunerkrankungen und Lyme-Borreliose
Der Körper reagiert auf bakterielle Angriffe mit einer verstärkten Entzündungsreaktion, die, wenn sie anhält, selbst Schäden verursachen kann. Wie bei anderen Infektionen reagiert als erstes das angeborene, unspezifische Immunsystem (über oxidativen und nitrosativen Stress und die Freisetzung toxischer Zytokine). Sekundär entwickelt der Körper, wie bei anderen Infektionen auch, in der Regel eine spezifische Immunantwort, die durch die Produktion spezifischer Antikörper zu einer schnellen, gezielten Zerstörung des Erregers führt. Allerdings ist auch diese Art der Immunantwort nicht in der Lage, Borrelien zu zerstören: Lyme-Borrelien können sowohl ihre Oberflächenproteine als auch ihre Lebensform verändern und sind sogar in der Lage, diese Antikörper zu binden. Die durch das Vorhandensein von Borrelien ausgelöste spezifische Immunantwort kann durch die Oberflächenproteine bestimmter Gruppen körpereigener Zellen ausgelöst werden. Antikörper gegen Borrelia burgdorferi (und andere opportunistische Infektionen) bei chronischer Lyme-Borreliose können mit verschiedenen Geweben kreuzreagieren und dadurch Autoimmunerkrankungen auslösen. Bei vielen schweren Autoimmunerkrankungen 14, wie Multipler Sklerose 15, rheumatoider Arthritis 16–17, Psoriasis 18 und atopischer Dermatitis 19, scheinen Lyme-Borrelien und bestimmte damit verbundene Infektionen eine Rolle bei der Krankheitsentwicklung zu spielen. Es ist nicht ganz klar, ob der Erreger der Lyme-Borreliose in allen Fällen vorhanden ist und welche anderen Erreger ohne Borrelien ähnliche komplexe Erkrankungen verursachen könnten. Mögliche Erreger sind Bartonella und Chlamydia. Eine ähnliche Beziehung wird auch zwischen dem Yersinia enterocolitica-Stamm – ebenfalls bekannt als Lyme-Koinfektion – und der Basedow-Krankheit angenommen. 20–21
Mitochondrien, chronische Infektionen und Lyme-Borreliose
Ein erheblicher Teil der chronischen Lyme-Symptome wird durch Kollagenschäden, ständig schwankende Entzündungswerte und mitochondriale Schädigungen verursacht. In der Regel sind es nicht die Krankheitserreger selbst, die die charakteristischen Symptome einer Infektion verursachen, sondern die Versuche des Immunsystems, sie zu zerstören – d. h. entzündliche Zytokine, andere toxische Verbindungen und induzierbares Stickstoffmonoxid (iNO), das während der Immunaktivität produziert wird. Fieber selbst ist ein Heilungsprozess, da viele gefährliche Krankheitserreger höheren Körpertemperaturen nicht standhalten können und bestimmte Zytokine bei erhöhten Temperaturen wirksamer sind. Die Nützlichkeit der Fiebersenkung wurde in mehreren Studien in Frage gestellt. 22 Bei chronischen Infektionen schwankt die Immunantwort in der Regel je nach dem aktuellen Allgemeinzustand des Körpers. Das Immunsystem ist oft aktiv und produziert Verbindungen, die für Bakterien und Viren toxisch sind. Leider schädigen dieselben Substanzen auch bestimmte Hormone, Verbindungen, Strukturen, Membranen und Mitochondrien im Körper (sogenanntes „Friendly Fire“). Diese Prozesse können neben klinischen/subklinischen chronischen Entzündungen auch zu mitochondrialen Schäden führen. Mitochondrien sind die Strukturen, die am empfindlichsten auf die schädlichen Auswirkungen der Immunantwort reagieren. Diese winzigen Organellen waren einst unabhängige Organismen (Bakterien) und leben heute in Endosymbiose mit unseren Zellen. Sie haben viele wichtige Funktionen, wie z. B. die Energieproduktion, die Produktion von Pregnenolon, dem Vorläufer aller Steroidhormone, die Apoptose (programmierter Zelltod), die Zellteilung und -differenzierung, die für die Immunfunktion wichtig sind, und die Häm-Synthese, die Grundlage des Hämoglobins. Mitochondrien haben einen extrem hohen Bedarf an Mikronährstoffen, reagieren aber auch sehr empfindlich auf Schwermetalle, Umweltgifte und Strahlung. Da Mitochondrien bakteriellen Ursprungs sind, kann alles, was auf die Zerstörung von Krankheitserregern abzielt, auch ihnen schaden. Bei langwierigen Infektionskrankheiten gehören dazu die natürliche Immunantwort und Antibiotikabehandlungen. Zu den Symptomen einer Schädigung der Mitochondrien gehören Energiemangel, chronische Müdigkeit, Immunschwäche und eine Vielzahl von Steroidmangelzuständen, darunter Insulinresistenz, Autoimmunerkrankungen, Histaminintoleranz/Mastzellaktivierungssyndrom, Allergien, Fruchtbarkeitsstörungen und Unfruchtbarkeit.

Bild 2: Ein klassisches Symptom der Lyme-Borreliose ist der Lyme-Ausschlag. In weniger als der Hälfte der Fälle tritt er jedoch gar nicht auf oder entwickelt sich an einer Stelle, an der er schwer zu erkennen ist.
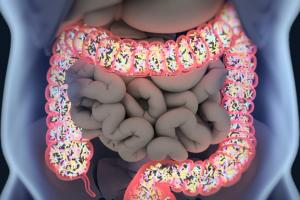
In welchem Zusammenhang steht die Lyme-Borreliose mit der Darmflora?
Borrelia-Arten sind in der Darmflora normalerweise nicht nachweisbar; einigen Studien zufolge bevorzugen Borrelien das Bindegewebe, das den Darm umgibt. Obwohl Borrelien hauptsächlich in anderen Geweben leben, können die Zusammensetzung und Funktion der Darmflora dennoch den Verlauf der Lyme-Borreliose und die Immunantwort beeinflussen.
Die immunologische Rolle des Darmmikrobioms
Die Lyme-Infektion selbst beeinflusst die Darmflora; Studien haben eine Abnahme der Arten festgestellt, die Buttersäure (Butyrat) produzieren. Eine Antibiotikabehandlung reduziert zusätzlich Arten, die für die Fermentation und den Abbau von Ballaststoffen, Aminosäuren und Kohlenhydraten wichtig sind. Buttersäure ist eine der wichtigsten kurzkettigen Fettsäuren in der Darmflora und spielt eine Schlüsselrolle bei der Energieversorgung der Darmepithelzellen und der Aufrechterhaltung der Integrität der Darmbarriere. Sie hat auch eine immunmodulatorische Wirkung: Sie fördert die Funktion der Treg-Zellen und reduziert die Produktion von inflammatorischen Zytokinen, wodurch sie zum Immungleichgewicht beiträgt und übermäßige Entzündungen verhindert. Bei der Lyme-Borreliose schwächt eine Abnahme der Butyrat produzierenden Arten die Abwehr der Darmschleimhaut, wodurch die Barriere anfällig und möglicherweise „durchlässig” wird. Das Phänomen des „Leaky Gut” ermöglicht es bakteriellen Toxinen (z. B. LPS), in den Blutkreislauf zu gelangen, was eine systemische Immunaktivierung, Entzündungen und neuroimmunologische Symptome hervorruft. 23
Bei Dysbiose (ungünstige Darmflora) und „Leaky Gut“ steigt die Produktion von entzündlichen Zytokinen, was zu Lyme-Arthritis-Symptomen und Autoimmunprozessen beiträgt. Von Borrelien stammende Antigene können durch molekulare Mimikry Autoantikörper und T-Zell-Kreuzreaktionen induzieren, wodurch die Lyme-Symptome noch lange nach der Infektion bestehen bleiben können. Diese Autoimmunprozesse und immunologischen Anomalien können durch unspezifische Immunreaktionen, die durch eine dysbiotische Flora verursacht werden, noch weiter verschlimmert werden.
Antibiotikatherapie und das Darmmikrobiom
Obwohl eine Antibiotikabehandlung gegen die Lyme-Borreliose wirksam sein kann, leiden mindestens 10 % der Patienten unter anhaltenden Symptomen. Eine langfristige Antibiotikatherapie bei Lyme-Borreliose kann das Gleichgewicht der Darmflora stören. Eine Zunahme bestimmter Familien und Gattungen (z. B. Blautia, Enterobacteriaceae) und eine Abnahme anderer (z. B. Bacteroides) führen zu einem Muster, das sich negativ auf die Immunmodulation auswirkt. Paradoxerweise kann dies zu weiteren Immunstörungen führen, Verdauungsbeschwerden verschlimmern und die Vermehrung opportunistischer Krankheitserreger begünstigen. 24–25
Die bei der Lyme-Borreliose verwendeten Kräuterextrakte sind nicht nur für die Darmflora von Vorteil, sondern können bei längerer Anwendung nicht nur pathogene, sondern auch nützliche Bakterien zerstören. Diese Auswirkungen können nur mit Mikrobiomtests erfasst werden.
Interessante Tatsache: Während der Jarisch-Herxheimer-Reaktion kann die Zerstörung von Borrelien durch Antibiotika zu einer vorübergehenden Verschlechterung des Zustands des Patienten führen. Dies wird durch Lipoproteine und endotoxinähnliche Substanzen ausgelöst, die aus absterbenden Spirochäten freigesetzt werden und die Produktion proinflammatorischer Zytokine induzieren.
Darm-Hirn-Achse und neurologische Symptome
Eine Lyme-Infektion betrifft häufig die Hirnnerven, darunter den Vagusnerv, der für das parasympathische Nervensystem und die Kommunikation zwischen Darm und Gehirn von zentraler Bedeutung ist. Seine Beteiligung kann selbst Verdauungsprobleme verursachen, darunter Darmfunktionsstörungen oder eine verminderte Produktion von Verdauungsenzymen. Störungen der Darminnervation und Enzymmangel führen zur Vermehrung von Fäulnisbakterien oder pathogenen Bakterien; die damit verbundene Dysbiose und Entzündung können das Nervensystem direkt belasten und zu Müdigkeit und Angstzuständen führen.
Optionen zur Wiederherstellung der Darmflora zur Verbesserung der Therapie
Angesichts der entzündungsfördernden und das Immunsystem belastenden Auswirkungen der Lyme-Borreliose sowie ihrer direkten und indirekten Auswirkungen auf das Mikrobiom – insbesondere bei wiederholten Antibiotikabehandlungen – lohnt es sich, die Wiederherstellung des Mikrobioms als Teil der therapeutischen Strategie zu betrachten. 23, 26
Stuhlflora-Tests ermöglichen eine gezielte, personalisierte Wiederherstellung: Nach der Identifizierung einer Dysbiose können individuelle ernährungsbezogene, präbiotische und probiotische Maßnahmen ergriffen werden. Nach einer Antibiotikabehandlung können prä- und probiotische Präparate, die ohne Kenntnis der genauen Zusammensetzung der Darmflora angewendet werden, kontraproduktiv sein und die Genesung verzögern oder sogar hemmen. 27
Interessante Tatsache: Hygromycin A, ein neues, selektives Antibiotikum mit schmalem Spektrum gegen Borrelien, gibt Anlass zur Hoffnung. Es hat sich in Mausmodellen als wirksam erwiesen, schont die Darmflora und birgt ein geringes Risiko der Resistenzentwicklung. 24
Entzündungshemmende Ernährungsempfehlungen: Eine Ernährung, die reich an Omega-3-Fettsäuren und arm an Omega-6-Fettsäuren und raffinierten Kohlenhydraten ist.
Mikronährstoffergänzung: Vitamin D, Vitamin A, Zink, Kupfer, Magnesium, Antioxidantien und Kollagen.
Lebensstiltherapie: Stressbewältigung, moderate aerobe Bewegung, Wärmetherapie (Sauna, heiße Bäder), Sauerstofftherapie – all dies unterstützt das Immunsystem und harmonisiert die Darm-Hirn-Achse. 24
Die komplexen Symptome der Lyme-Borreliose werden nicht nur durch die Borrelieninfektion selbst beeinflusst, sondern auch durch den Zustand der Darmflora. Dysbiose, Leaky-Gut-Syndrom und Funktionsstörungen der Darm-Hirn-Achse können zu anhaltenden Entzündungen, einer Aktivierung des Immunsystems und einer Verschlimmerung der neurologischen Symptome beitragen. Gezielte Tests und die Wiederherstellung des Mikrobioms sowie die Unterstützung des Immun- und Nervensystems bieten eine umfassende therapeutische Option, die die Symptome lindern und die Lebensqualität bei Lyme-Borreliose verbessern kann.
Bei HealWays bieten wir Beratung unter Verwendung eines modernen, auf Shotgun-Technologie basierenden Diagnosetools für Mikrobiomtests an. Auf der Grundlage der Ergebnisse entwickeln wir einen personalisierten, gezielten Behandlungsplan, der Empfehlungen zur Ernährung und Lebensweise sowie eine gezielte Supplementierung mit Mikronährstoffen, Präbiotika und Probiotika umfassen kann.
Weitere Zusammenhänge mit der Lyme-Borreliose
Trauma, Stress und Lyme-Borreliose
Starker Stress und die Entwicklung von Lyme-Symptomen stehen in Wechselbeziehung zueinander. Anhaltender Stress, einschließlich sozialer Stress, schwächt die Immunabwehr, was zu einem Aufflammen von Infektionen führen kann. Infolgedessen führen verschiedene Formen von Stress oft dazu, dass Betroffene von einem symptomfreien Zustand zu einer schwereren Erkrankung übergehen. Umgekehrt fällt es Menschen, die mit der Lyme-Borreliose infiziert sind, je nach ihrem aktuellen Gesundheitszustand oft schwerer, mit bestehendem Stress umzugehen. Dafür gibt es mehrere Gründe:
- Die direkte Auswirkung von Lyme auf das Nervensystem
- Durch das Immunsystem vermittelte Auswirkungen (subklinische Entzündung)
- Komplexe Gesundheitsbeeinträchtigungen, die für multiple chronische Infektionen charakteristisch sind
- Mitochondriale Dysfunktion.
Nach stressigen Phasen oder Lebensereignissen – wie Traumata, Verlust des Arbeitsplatzes oder des Partners oder in einigen Fällen Unfälle – berichten Lyme-Patienten oft über schwere Symptome. Aufgrund der diffusen und schwankenden Natur der Symptome werden diese oft als psychisch bedingt angesehen und häufig als psychosomatisch eingestuft. Psychologische Therapien und die Aufarbeitung traumatischer Ereignisse werden für Menschen mit chronischer Lyme-Borreliose empfohlen, da sie manchmal zu einer Stabilisierung des Zustands führen können. Psychologische Verfahren können ein wichtiger Teil der Lösung sein, reichen jedoch allein oft nicht aus. Da es sich in diesen Fällen um eine oder mehrere Infektionen und die daraus resultierende Erkrankung handelt, muss die Behandlung entsprechend angepasst werden. Die Hauptaufgabe besteht darin, die Regeneration und Immunfunktion des Körpers zu unterstützen und die Pathogenbelastung mit möglichst wenigen Wirkstoffen zu reduzieren, die sekundäre Schäden verursachen. Eine ideale Lösung berücksichtigt individuelle Merkmale, Lebensstil, Fähigkeiten und Möglichkeiten sowie das Ausmaß der Schädigung.
Lyme/MSIDS-Symptome und Genetik
Bestimmte genetische Merkmale können die chronische Lyme-Borreliose verschlimmern:
- Die Genetik des Vitamin-D-Rezeptors (VDR)
- Genetisch schnellere/langsamere Varianten bestimmter Leberenzyme (Phase-I- und Phase-II-Enzyme) sowie ungünstige Kombinationen dieser Varianten können ebenfalls zu anhaltenden Symptomen führen. Die Betroffenen reagieren in der Regel schlecht oder überempfindlich auf Chemikalien, Medikamente und in einigen Fällen auch auf Vitamine. Beispielsweise ist die Gilbert-Krankheit (eine 70–75-prozentige Verringerung der Produktion des Enzyms UDP-Glucuronyltransferase, UDP-GT1-A1) häufig. Höhere Bilirubinwerte können ebenfalls Verdacht in Laborergebnissen wecken. Die Gilbert-Krankheit verläuft oft asymptomatisch, aber betroffene Personen haben größere Schwierigkeiten, bestimmte Giftstoffe zu entgiften, was die Symptome im Zusammenhang mit der Lyme-Borreliose verschlimmern kann. Sie haben auch größere Schwierigkeiten, mit Stress umzugehen; beispielsweise können ihre Haut und das Weiße ihrer Augen unter Stress gelb werden.
- Es sind mehrere Varianten des MTHFR-Enzyms bekannt, in homozygoter und heterozygoter Form. Wenn vorhanden, werden natürliche Formen (Methylfolat) anstelle einer Supplementierung mit synthetischen Verbindungen (Folsäure) empfohlen.
Lyme/MSIDS und Umweltgifte
Heutzutage sind Menschen zahlreichen Umweltgiften, Lösungsmitteln, Pestiziden und giftigen Metallen ausgesetzt. Diese stellen ein ernstes Problem dar, da sie die Mitochondrien- und Immunfunktion hemmen und gleichzeitig die Entgiftungsprozesse des Körpers belasten. Toxine können auch ohne chronische Infektionen schwerwiegende Probleme verursachen, insbesondere bei ungünstiger Leberenzymgenetik. Bei Lyme/MSIDS hat der Körper noch größere Schwierigkeiten, mit diesen Toxinen umzugehen, und die Betroffenen können mit erhöhter Empfindlichkeit und Symptomen reagieren.
Lyme/MSIDS und Zahnprobleme
Zahnärztliche Herde und die Exposition gegenüber Metallen und Chemikalien im Zusammenhang mit ungünstigen Zahnbehandlungen – wie Amalgamfüllungen oder unzureichender Schutz bei deren Entfernung – können oft einen ernsthaften Risikofaktor darstellen und sogar schwere Symptome verursachen. Es wird empfohlen, diese mit Hilfe eines geeigneten, vorzugsweise biologisch orientierten Zahnarztes untersuchen und beheben zu lassen. Die biologische Zahnmedizin berücksichtigt die Auswirkungen bestimmter Zahnmaterialien, wie Füllungen und Implantate, auf den gesamten Körper und achtet besonders darauf, und Beseitigung versteckter Zahnherde. Beispiele hierfür sind wurzelbehandelte Zähne oder isolierte Nekrosen, NICO (Neuralgie-induzierende kavitäre Osteonekrose) im Kieferknochen. Diese treten nach Zahnextraktionen auf, wenn ein Teil der Wurzelmembran an der Extraktionsstelle zurückbleibt und sich in diesem Teil des Kiefers eine kleine, mit Fettmaterial gefüllte und Bakterien beherbergende Kavität bildet.
Wie wirkt sich die Ernährung auf den Zustand von Menschen mit Lyme-Borreliose aus?
Patienten mit Lyme-Borreliose wird ausdrücklich empfohlen, sich so entzündungsarm wie möglich zu ernähren. Omega-6-Fettsäuren und raffinierte Kohlenhydrate sollten beispielsweise nur in Maßen konsumiert werden. Die Symptome der Lyme-Borreliose werden größtenteils nicht durch den Erreger selbst verursacht, sondern durch die unspezifische Immunreaktion darauf und durch subklinische Entzündungen, die in unterschiedlicher Stärke auftreten. Es ist wichtig, Entzündungen so gering wie möglich zu halten, was zum Teil durch die Ernährung erreicht werden kann. Neben der Vermeidung entzündungsfördernder Inhaltsstoffe wird empfohlen, Lebensmittel mit entzündungshemmenden Eigenschaften zu sich zu nehmen, wie Kollagenproteine, Omega-3-Fettsäuren und Pflanzenstoffe wie Pigmente, Polyphenole und ausgewählte Ballaststoffe zur Unterstützung der Darmflora. Die Lyme-Borreliose verursacht häufig Verdauungsprobleme wie einen niedrigen Magensäuregehalt und Enzymmangel, indem sie den Vagusnerv beeinträchtigt. Aus diesem Grund müssen Ernährungs- und Lebensstilfaktoren berücksichtigt werden, und es ist ratsam, die Verdauungsfunktionen zu unterstützen. Einige typische Symptome der Lyme-Borreliose werden dadurch verursacht, dass Borrelien die Kollagenproteine des Körpers verbrauchen. Daher kann die gezielte Aufnahme von Kollagen aus Nahrungsquellen dazu beitragen, Schäden zu reduzieren, indem sie den Rohstoff liefert, der für die Reparatur kollagenhaltiger Gewebe benötigt wird. Darüber hinaus haben viele pflanzliche Verbindungen antimikrobielle Wirkungen, wie z. B. Kokosnussöl, ätherische Öle aus grünen Kräutern und Knoblauch. Diese in die Ernährung aufzunehmen, kann ebenfalls ein wichtiger Teil der Abwehr sein. Im Allgemeinen kann die Aufnahme geeigneter Mikro- und Makronährstoffe einen erheblichen Einfluss auf die Körperfunktionen haben und ist auch eine Voraussetzung für langfristige Gesundheit. Aus diesem Grund ist es wichtig, bei der Planung der Ernährung darauf zu achten, dass Nährstoffe in der richtigen Form und Menge aufgenommen werden.

Bild 3: Gemeine Zecke (Ixodes ricinus), der Hauptüberträger der Lyme-Borreliose
Wie kann die Lyme-Borreliose behandelt werden?
Obwohl viele Menschen mit der Lyme-Borreliose infiziert sind, bedeutet dies nicht zwangsläufig, dass sie auch erkranken. Eine Infektion kann jedoch die Abwehrkräfte des Körpers schwächen, sodass Symptome auftreten können. Aus diesem Grund sind Vitaminmangel – insbesondere Vitamin D – sowie Mangelerscheinungen bestimmter Mikronährstoffe und Proteine, schwerer und/oder anhaltender Stress, das Vorliegen anderer Infektionen und sogar Umweltgifte oder andere Toxine so wichtige Faktoren, da sie alle zu einer Schwächung des Immunsystems führen können. Darüber hinaus können auch ungesunde Lebensgewohnheiten und Bewegungsmangel dazu führen, dass Krankheitserreger aktiv werden. Chronische Lyme-Borreliose und andere chronische Infektionen beeinträchtigen die Gesundheit nicht in erster Linie direkt, sondern durch eine Reihe komplexer, mehrstufiger Prozesse. Die Lyme-Borreliose kann auf folgende Weise behandelt werden:
- Stuhlflora-Tests ermöglichen eine gezielte, personalisierte Genesung.
- Die Einhaltung von Ernährungs- und Nahrungsergänzungsprotokollen unterstützt die natürlichen Abwehrkräfte des Körpers und seine kontinuierliche Regeneration.
- Entzündungshemmende, immunausgleichende Nahrungsbestandteile und die Einnahme von mitochondrialen Cofaktoren reduzieren die verursachten Schäden.
- Lebensstilfaktoren, die speziell auf Lyme-Borrelien abzielen (mit dem Ziel, die Sauerstoffversorgung und die Körpertemperatur zu erhöhen: Aerobic-Übungen, Sauna, heiße Bäder)
- Verzehr natürlicher pflanzlicher Verbindungen und Befolgung eines Jodprotokolls zur Zerstörung von Mikroben
- Antibiotikabehandlungen (parallel dazu eine probiotische Therapie mit H2O2-produzierenden Bakterienstämmen, um den Biofilm zu zerstören und das Risiko von Clostridium difficile zu verringern)
- Andere therapeutische Optionen, wie intravenöse Sauerstofftherapie, hyperbare Sauerstofftherapie, Hyperthermie usw.
- Stressbewältigungstechniken, wie Entspannungs- und Psychotherapien zur Stressreduktion.
Nach heutigem Wissensstand kann Lyme-Borrelia nicht vollständig ausgerottet werden, aber die Erhaltung oder Wiederherstellung der Gesundheit kann durch eine Reihe verschiedener Ansätze erreicht werden. Um die Wirksamkeit zu erhöhen, ist es ratsam, diese in unterschiedlichen Kombinationen auf der Grundlage individueller Überlegungen anzuwenden.
Wir helfen Ihnen, Ihre Gesundheit zu erhalten
Auch mit Lyme-Borreliose können Sie ein gesundes, erfülltes Leben führen. Kontaktieren Sie unsere Experten, um ein individuelles Ernährungs- und Lebensstilprotokoll zu entwickeln!
Suchen Sie nach den Ursachen Ihrer Beschwerden?
Der funktionelle Ansatz hilft Ihnen zu verstehen, was hinter Ihren Beschwerden steckt — und liefert einen persönlichen Plan, damit Sie sich wieder wohlfühlen.
Beratung buchenQuellen
30 quellenLiteraturverzeichnis
[1] M. J. Middelveen et al., “Culture and identification of Borrelia spirochetes in human vaginal and seminal secretions,” F1000Research, vol. 3, p. 309, 2014, DOI: https://doi.org/10.12688/f1000research.5778.3
[2] H. Wilking, V. Fingerle, C. Klier, M. Thamm, and K. Stark, “Antibodies against Borrelia burgdorferi sensu lato among Adults, Germany, 2008–2011,” Emerg. Infect. Dis., vol. 21, no. 1, pp. 107–110, Jan. 2015, DOI: https://doi.org/10.3201/eid2101.140009
[3] J. Talkington and S. P. Nickell, “Borrelia burgdorferi Spirochetes Induce Mast Cell Activation and Cytokine Release,” Infect. Immun., vol. 67, no. 3, pp. 1107–1115, Mar. 1999, DOI: https://doi.org/10.1128/iai.67.3.1107-1115.1999
[4] “MSIDS – Multiple Systemic Infectious Disease Syndrome Information,” Lyme Action Network http://www.lymeactionnetwork.org/msids/
[5] K. E. Müller, “Damage of Collagen and Elastic Fibres by Borrelia Burgdorferi – Known and New Clinical and Histopathological Aspects,” Open Neurol. J., vol. 6, pp. 179–186, Dec. 2012, DOI: https://doi.org/10.2174/1874205X01206010179
[6] R. A. Elsner, C. J. Hastey, K. J. Olsen, and N. Baumgarth, “Suppression of Long-Lived Humoral Immunity Following Borrelia burgdorferi Infection,” PLoS Pathog., vol. 11, no. 7, July 2015, DOI: https://doi.org/10.1371/journal.ppat.1004976
[7] C. Kresser, “Your Comprehensive Guide to Lyme Disease,” Your Comprehensive Guide to Lyme Disease, July 18, 2019 https://chriskresser.com/your-comprehensive-guide-to-lyme-disease/
[8] G. Ramesh, L. Santana-Gould, F. M. Inglis, J. D. England, and M. T. Philipp, “The Lyme disease spirochete Borrelia burgdorferi induces inflammation and apoptosis in cells from dorsal root ganglia,” J. Neuroinflammation, vol. 10, p. 88, July 2013, DOI: https://doi.org/10.1186/1742-2094-10-88
[9] G. Ramesh et al., “Inflammation in the Pathogenesis of Lyme Neuroborreliosis,” Am. J. Pathol., vol. 185, no. 5, pp. 1344–1360, May 2015, DOI: https://doi.org/10.1016/j.ajpath.2015.01.024
[10] T. Casselli, A. Divan, E. E. Vomhof-DeKrey, Y. Tourand, H. L. Pecoraro, and C. A. Brissette, “A murine model of Lyme disease demonstrates that Borrelia burgdorferi colonizes the dura mater and induces inflammation in the central nervous system,” PLOS Pathog., vol. 17, no. 2, p. e1009256, Feb. 2021, DOI: https://doi.org/10.1371/journal.ppat.1009256
[11] R. A. Bakker, S. B. Schoonus, M. J. Smit, H. Timmerman, and R. Leurs, “Histamine H(1)-receptor activation of nuclear factor-kappa B: roles for G beta gamma- and G alpha(q/11)-subunits in constitutive and agonist-mediated signaling,” Mol. Pharmacol., vol. 60, no. 5, pp. 1133–1142, Nov. 2001, DOI: https://doi.org/10.1124/mol.60.5.1133
[12] H. Ahsan, “3-Nitrotyrosine: A biomarker of nitrogen free radical species modified proteins in systemic autoimmunogenic conditions,” Hum. Immunol., vol. 74, no. 10, pp. 1392–1399, Oct. 2013, DOI: https://doi.org/10.1016/j.humimm.2013.06.009
[13] C. N. Black, M. Bot, P. G. Scheffer, P. Cuijpers, and B. W. J. H. Penninx, “Is depression associated with increased oxidative stress? A systematic review and meta-analysis,” Psychoneuroendocrinology, vol. 51, pp. 164–175, 0 2015, DOI: https://doi.org/10.1016/j.psyneuen.2014.09.025
[14] D. D. Bolz and J. J. Weis, “Molecular mimicry to Borrelia burgdorferi: pathway to autoimmunity?,” Autoimmunity, vol. 37, no. 5, pp. 387–392, 0 2004, DOI: https://doi.org/10.1080/08916930410001713098
[15] J. Chmielewska-Badora, E. Cisak, and J. Dutkiewicz, “Lyme borreliosis and multiple sclerosis: any connection? A seroepidemic study,” Ann. Agric. Environ. Med. AAEM, vol. 7, no. 2, pp. 141–143, 2000 https://www.aaem.pl/Lyme-borreliosis-and-multiple-sclerosis-any-connection-A-seroepidemic-study-,72720,0,2.html
[16] Y.-F. Hsieh et al., “Serum reactivity against Borrelia burgdorferi OspA in patients with rheumatoid arthritis,” Clin. Vaccine Immunol. CVI, vol. 14, no. 11, pp. 1437–1441, 0 2007, DOI: https://doi.org/10.1128/CVI.00151-07
[17] E. S. Raveche et al., “Evidence of Borrelia Autoimmunity-Induced Component of Lyme Carditis and Arthritis,” J. Clin. Microbiol., vol. 43, no. 2, pp. 850–856, Feb. 2005, DOI: https://doi.org/10.1128/JCM.43.2.850-856.2005
[18] S. L. Arvikar, J. T. Crowley, K. B. Sulka, and A. C. Steere, “Autoimmune Arthritides, Rheumatoid Arthritis, Psoriatic Arthritis, or Peripheral Spondyloarthropathy, Following Lyme Disease,” Arthritis Rheumatol. Hoboken NJ, vol. 69, no. 1, pp. 194–202, Jan. 2017, DOI: https://doi.org/10.1002/art.39866
[19] M. Gantz and H. Allen, “Psoriasis, Atopic Dermatitis, Lyme Disease and Tinea Versicolor: All caused by Microbes but none a Classic Infection,” J. Clin. Exp. Dermatol. Res., vol. 7, 0 2016, DOI: https://doi.org/10.4172/2155-9554.1000362
[20] P. Heyma, L. C. Harrison, and R. Robins-Browne, “Thyrotrophin (TSH) binding sites on Yersinia enterocolitica recognized by immunoglobulins from humans with Graves’ disease.,” Clin. Exp. Immunol., vol. 64, no. 2, pp. 249–254, May 1986 https://pmc.ncbi.nlm.nih.gov/articles/PMC1542330/
[21] K. Bech, “Yersinia enterocolitica and Thyroid Disease,” in Autoimmune Thyroiditis, Berlin, Heidelberg, 1991, pp. 215–219, DOI: https://doi.org/10.1007/978-3-642-76301-4_24
[22] D. J. D. Earn, P. W. Andrews, and B. M. Bolker, “Population-level effects of suppressing fever,” Proc. R. Soc. B Biol. Sci., vol. 281, no. 1778, Mar. 2014, DOI: https://doi.org/10.1098/rspb.2013.2570
[23] E. G. Napier et al., “Borreliosis and doxycycline treatment disrupt gut microbiota and immune responses in nonhuman primates,” mBio, vol. 16, no. 8, pp. e01437-25, June 2025, DOI: https://doi.org/10.1128/mbio.01437-25
[24] N. C. Talbot et al., “Lyme Disease and Post-treatment Lyme Disease Syndrome: Current and Developing Treatment Options,” Cureus, vol. 15, no. 8, p. e43112, DOI: https://doi.org/10.7759/cureus.43112
[25] R. P. Smith, “Lyme Disease,” Ann. Intern. Med., vol. 178, no. 5, pp. ITC65–ITC80, May 2025, DOI: https://doi.org/10.7326/ANNALS-25-01111
[26] M. Morrissette et al., “A Distinct Microbiome Signature in Posttreatment Lyme Disease Patients,” mBio, vol. 11, no. 5, pp. e02310-20, Sept. 2020, DOI: https://doi.org/10.1128/mBio.02310-20
[27] J. Suez et al., “Post-Antibiotic Gut Mucosal Microbiome Reconstitution Is Impaired by Probiotics and Improved by Autologous FMT,” Cell, vol. 174, no. 6, pp. 1406-1423.e16, Sept. 2018, DOI: https://doi.org/10.1016/j.cell.2018.08.047